Недавняя история с алматинкой Галиной Бочкарёвой, которая настаивает на эвтаназии, потому что считает себя обузой для родственников, вновь заставила задуматься: нужно ли разрешить эвтаназию в Казахстане. И что делать тем, кто умирает от мучительных болей, но вынужден терпеть их, потому что на родине никто не вправе помочь ему добровольно уйти из жизни. Тем временем в мире уже прижился страшный термин – «суицидальный туризм».
Один из самых неоднозначных видов медицинского туризма – суицидальный или эвтаназийный туризм.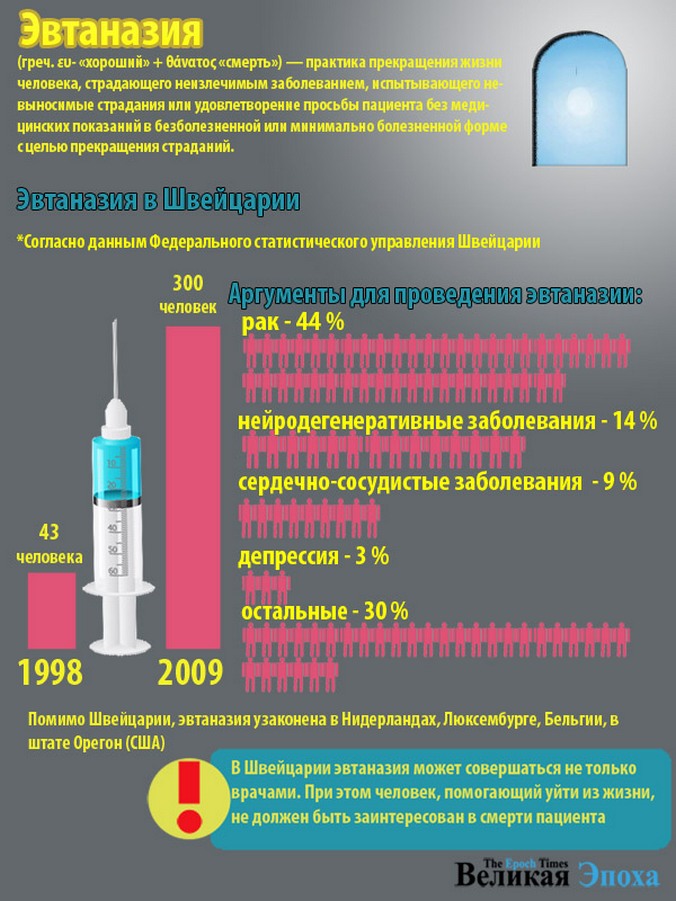
Термин «эвтаназия» образован путём соединения двух греческих слов: ev – благо, благородный и thanatos – смерть. Этому термину много веков – он был введён в научный оборот ещё в ХVI веке английским философом Фрэнсисом Бэконом. Но впервые легализована эвтаназия была только в XX веке.
В 1920 году была издана книга А. Хоча и К. Биндинга «Разрешение лишить жизни», серьёзно повлиявшая на медицинские умы европейского континента, но эвтаназия всё же была оставлена под запретом.
Закон об эвтаназии в Нидерландах прошёл непростые стадии обсуждения в обществе и парламенте. И, несмотря на активную критику и оппозицию со стороны католической и протестантской церквей, был принят и в 2002 году вступил в силу.
Следом за Нидерландами, в том же 2002 году, эвтаназию легализовала Бельгия. В 2014 году в Бельгии была узаконена эвтаназия детей.
В США закон, разрешающий оказание медицинской помощи в осуществлении самоубийства больным в терминальной стадии, был принят с рядом ограничений в 1994 году в штате Орегон, в 2008 году в штате Вашингтон, в 2013 году в штате Вермонт и в 2015 году в Калифорнии.
Эвтаназия не запрещена законом также в Люксембурге и в Швейцарии, где условия для добровольного ухода из жизни считаются самыми либеральными. Именно Швейцария сегодня является настоящей «меккой» суицидального туризма – это единственная страна в мире, где легализована эвтаназия иностранцев.
Именно Швейцария сегодня является настоящей «меккой» суицидального туризма – это единственная страна в мире, где легализована эвтаназия иностранцев.
Эвтаназия разрешена в швейцарском кантоне Цюрих с 1941 года, но узаконена для граждан Швейцарии – с 2006 года, а для иностранных граждан – с 2011-го. И пока мировое сообщество ведёт жестокие дискуссии о запрете или легализации эвтаназии, в Цюрихе ежегодно растёт число приезжих в один конец. А за последние четыре года, согласно статистике, опубликованной Journal of Medical Ethics, число иностранцев, въезжающих в Швейцарию ради эвтаназии, увеличилось вдвое.
Фото с сайта grehu.net
За пять лет число иностранцев, въезжающих в Швейцарию ради эвтаназии, увеличилось вдвое
Наиболее распространённая причина для прекращения жизни в Швейцарии – неврологические заболевания. Следом идут ревматические болезни, психические заболевания и онкология. При этом не все люди, приезжающие за эвтаназией, находятся в критическом состоянии. Более того, к эвтаназийному туризму, согласно медицинской статистике, всё чаще прибегают люди, вообще не страдающие неизлечимыми заболеваниями.
Более того, к эвтаназийному туризму, согласно медицинской статистике, всё чаще прибегают люди, вообще не страдающие неизлечимыми заболеваниями.
После ряда подобных случаев существование эвтаназии в Цюрихе оказалось под вопросом. СМИ неоднократно называли Цюрих местом суицидального туризма, и протестующие против эвтаназии посчитали, что городу не нужна подобная слава. В мае 2011 года по инициативе Федерального демократического союза (UDF) и Евангельской партии (PEV) был проведён референдум, на котором жителям кантона Цюрих было предложено проголосовать за или против требования полного запрета суицидального туризма на национальном уровне. Абсолютным большинством голосов – 234 956 жителями (84,5%) Цюриха требование запрета эвтаназии было отклонено.
Яркой фигурой в мировой врачебной практике, выступающей в защиту эвтаназии, стал Джейкоб Кеворкян, известный под прозвищем Доктор Смерть. Его уголовное дело в конце 90-х годов прошлого века вызвало настоящий шок у мировой общественности. Отставной военный врач из Мичигана был убеждён в праве человека на смерть и смело доказывал это своей деятельностью. В 1989 году он разработал и построил врачебную машину под названием «Мерситрон» (от англ. mercy – милосердие), представляющую собой несколько бутылок с ядовитыми компонентами, простейшего аппарата по их смешиванию и капельницы, подающей смертельную дозу анальгетиков и токсичных препаратов в кровь больного. При этом пациент должен был сам нажать специальную кнопку, чтобы никто не мог обвинить доктора Кеворкяна в предумышленном убийстве.
Отставной военный врач из Мичигана был убеждён в праве человека на смерть и смело доказывал это своей деятельностью. В 1989 году он разработал и построил врачебную машину под названием «Мерситрон» (от англ. mercy – милосердие), представляющую собой несколько бутылок с ядовитыми компонентами, простейшего аппарата по их смешиванию и капельницы, подающей смертельную дозу анальгетиков и токсичных препаратов в кровь больного. При этом пациент должен был сам нажать специальную кнопку, чтобы никто не мог обвинить доктора Кеворкяна в предумышленном убийстве.
4 июня 1990 года с помощью «Мерситрона» с собой покончил первый пациент Кеворкяна, страдавший болезнью Альцгеймера. А дальше дело быстро встало на поток. Процедура, как правило, проходила на заднем дворе дома Кеворкяна или в его специальном микроавтобусе. За 8 лет, в период с 1990 до 1998 года, «Мерситроном» воспользовалось более 130 человек.
Иногда Доктор Смерть прибегал и к другому способу эвтаназии. Некоторых своим клиентов он отправлял на тот свет, дав им подышать угарным газом через специальную маску. Тела умерших он оставлял в номерах мотелей, в приёмных покоях больниц и моргах.
Тела умерших он оставлял в номерах мотелей, в приёмных покоях больниц и моргах.
При этом свою активную врачебную жизненную позицию Кеворкян совершенно не скрывал. Его не останавливали попытки правоохранительных органов прекратить его деятельность. Он публично сжигал повестки в суды, а если появлялся на заседаниях, произносил яркие и зажигательные речи, открыто предлагая властям либо узаконить эвтаназию, либо попытаться остановить его, Джека Кеворкяна.
Он четырежды представал перед судом, но был оправдан из-за недостаточных свидетельских показаний. В 1999 году Доктор Смерть был все же обвинён в убийстве, после того как провёл эвтаназию одного своего 52-летнего пациента. В качестве главного доказательства стороной обвинения была предоставлена видеозапись акта эвтаназии, которая по воле самого доктора Кеворкяна находилась в свободном доступе. Решением суда Джек Кеворкян был приговорён к заключению сроком от 10 до 25 лет в исправительном учреждении штата Мичиган. Через 8 лет заключения, за хорошее поведение, 79-летний Джек Кеворкян был выпущен на свободу на два года раньше срока со строгим запретом на проведение процедуры эвтаназии. В 2011 году в возрасте 83 лет этот удивительный человек и врач скончался от пневмонии.
В 2011 году в возрасте 83 лет этот удивительный человек и врач скончался от пневмонии.
Своим опытом в поиске страны для проведения процедуры эвтаназии поделился с журналистами британский режиссёр и ресторанный критик Майкл Виннер, которому был поставлен диагноз неизлечимого заболевания печени и отведён срок жизни не более полутора лет. И пока боли не стали невыносимыми, Майкл стал искать клинику, в которой он бы мог уйти из жизни добровольно. 76-летний режиссёр провёл целое исследование, прежде чем остановился на швейцарской клинике Dignitas. Вот что он рассказал журналистам:
«Умереть, даже по собственному желанию, не так-то просто! Нужно через столько всего пройти! Это не просто прогулка в небытие. Ты не можешь прийти и сказать: «Вот я, работайте». Тебе нужно пройти через целый ряд процедур и освидетельствований, чтобы умереть. Ты должен заполнить разные формы и всё такое, и возвращаться туда придётся как минимум дважды.
Думаю, мысль о том, что у человека должна быть возможность покончить с собой – абсолютно правильная. Почему люди должны жить, если это приносит им страдания? Люди должны иметь право завершить свою жизнь. Я очень рад, что у меня есть такая возможность. Я провёл достаточно времени на Земле. Я был бы счастлив, если бы кто-то просто «выключил» меня».
Фото с сайта vijesti.me
Режиссёр и ресторанный критик Майкл Виннер был бы счастлив, если бы кто-нибудь «выключил» его
Людей, которые разделяют мнение Майкла Виннера, много: ежегодно более 200 туристов, преимущественно из Великобритании, Германии и Франции, приезжают в Швейцарию, чтобы покинуть этот мир. Процедура такова: пациент, решивший умереть, должен встретиться на консультации с несколькими сотрудниками клиники, а также и с независимым специалистом. Комиссия оценивает врачебные документы, после чего назначает дополнительную встречу, спустя некоторое время.
Итак, в качестве единственного направления, по которому можно получить смертельную инъекцию законно, сегодня можно назвать Швейцарию. Идея эвтаназии медленно завоёвывает страну за страной, но все ещё остаётся революционной. Более всего это связано с тем, что она противоречит клятве Гиппократа:
«Я не дам никому просимого у меня смертельного средства и не покажу пути для подобного замысла». Гиппократ. Избранные книги.
Но вместе с тем сегодня в мировом медицинском сообществе клятве Гиппократа всё чаще противопоставляются идеи о качестве жизни и праве пациента на смерть. Чью сторону выбирают врачи сегодня? Интересны результаты опроса российских врачей. 51,5 % и 44,8 % врачей в возрасте, соответственно, от 41 до 50 и от 51 до 65 лет на вопрос «Считаете ли вы допустимой эвтаназию?» ответили: «Никогда об этом не думал(а)».
Капсула для самоубийства прошла юридическую экспертизу в Швейцарии. Агентства по содействию суициду, у которых и так растет клиентура, пока открещиваются от использования новшества. Капсула, которая обещает мирный уход из жизни, грозит окончательно размыть рамки применения эвтаназии и повысить ее популярность, опасаются опрошенные «Известиями» специалисты по биоэтике. Какие проблемы обнажились за 20 лет легального применения эвтаназии в Европе, читайте в материале «Известий».
Женщина старше 90 лет страдала от потери слуха, сильной усталости, головных болей и тяжести в ногах, а также недержания. Ее здоровье день ото дня ухудшалось. Всю жизнь она была очень независимым, активным и любопытным человеком и ненавидела принимать помощь от окружающих. Из-за ухудшения слуха женщина потеряла возможность участвовать в жизни общества и будто попала в социальную изоляцию. Больше ухудшения здоровья ее пугал только переезд в дом престарелых.
Ее здоровье день ото дня ухудшалось. Всю жизнь она была очень независимым, активным и любопытным человеком и ненавидела принимать помощь от окружающих. Из-за ухудшения слуха женщина потеряла возможность участвовать в жизни общества и будто попала в социальную изоляцию. Больше ухудшения здоровья ее пугал только переезд в дом престарелых.
Это данные из карточки жительницы Нидерландов, которая воспользовалась правом на эвтаназию. Группы исследователей из Утрехтского университета изучили ее и еще 50 обезличенных карт пациентов. Они задались вопросом, что подталкивает жителей Голландии — страны, в которой эвтаназия легализована почти 30 лет, — к «легкой смерти».
В Швейцарии она фактически выведена из-под уголовной ответственности с сороковых годов прошлого века. За страной тянется мрачная слава центра «суицидального туризма», который в перспективе может заинтересоваться новыми технологиями. Капсула для добровольной эвтаназии Sarco прошла юридическую экспертизу в Швейцарии, что делает законным ее использование и распространение, рассказал глава австралийской компании-разработчика Exit International Филипп Ничке.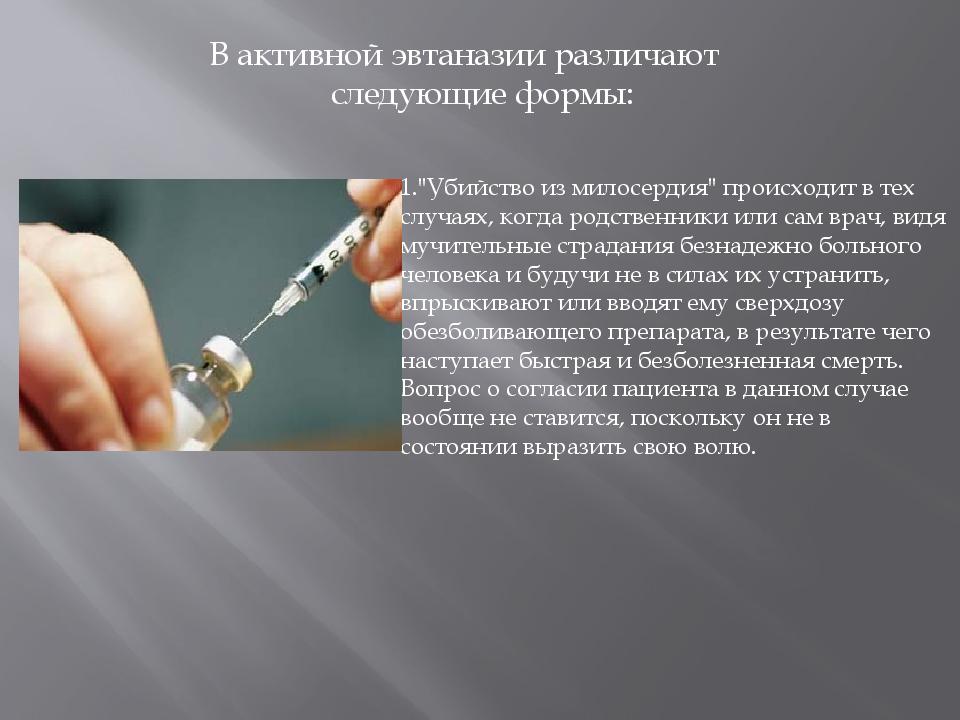
Фото: Global Look Press/Keystone Press Agency/Cover Images
Он презентовал устройство для добровольного ухода из жизни в 2018 году на выставке похоронной индустрии в Амстердаме. Если всё пойдет по плану, рабочая капсула появится в Швейцарии уже в следующем году, заявил разработчик. Пока ни одно из швейцарских агентств, которое оказывает помощь в самоубийствах, не планирует покупать капсулу Филиппа Ничке в ближайшем будущем. Применение «будки смерти» даже в долгосрочной перспективе вызывает множество вопросов и беспокойство.
Автор цитаты
Sarco рекламируется производителем как совершенно безболезненный, мирный способ легального ассистированного самоубийства.
Однако ассистированного кем, спрашивает преподаватель биоэтики Первого МГМУ им. И.М. Сеченова, стажер-исследователь ИГИТИ им. А.В. Полетаева Ольга Виноградова. Разработчики заявляют, что из процесса эвтаназии будут исключены все, кроме самого больного. Никаких врачебных или психиатрических проверок — пациент проходит тест, который ему предлагает оснащенная ИИ машина, после чего приводит аппарат в действие. Тогда капсула заполнится азотом, человек потеряет сознание, а затем — умрет.
Никаких врачебных или психиатрических проверок — пациент проходит тест, который ему предлагает оснащенная ИИ машина, после чего приводит аппарат в действие. Тогда капсула заполнится азотом, человек потеряет сознание, а затем — умрет.
Возникает масса вопросов, на которые пока нет ответов. Сможет ли такая машина заменить целый медицинский консилиум и получить его права? Кто будет фиксировать момент наступления смерти? Кто даст гарантию защиты от хакинга и технических сбоев? Если капсула всё же дала сбой и человек не умер, но впал в кому, кто будет принимать решение о его дальнейшей судьбе?
И главное — как можно остановить проведение эвтаназии, если пациент передумал в последний момент? Ольга Виноградова в беседе с «Известиями» обращает внимание на статистику американского штата Орегон за 1997 год: тогда было выписано 1545 рецептов на препарат для проведения ассистированного самоубийства, однако воспользовался им 991 человек. То есть примерно треть людей, изначально просивших об эвтаназии, поменяли решение.
18 марта 2021 года испанский парламент утвердил закон о легализации эвтаназии для людей с тяжелыми и неизлечимыми заболеваниями, которые непрерывно вызывают физические или психические страдания. Право на добровольный уход из жизни также распространяется на пожилых, которые лишились возможности свободно передвигаться. «За» проголосовали 202 из 360 парламентариев. В конце ноября в Мадриде прошла акция против закона об эвтаназии, в которой, по официальным данным, участвовали 800 человек, по неофициальным — 4 тыс.
Автор цитаты
С учетом Испании эвтаназия полностью легальна в шести государствах (страны Бенилюкса, Канада и Колумбия), а также некоторых штатах США и Австралии.
— Одним из самых распространенных видов эвтаназии является ассистированное доктором самоубийство: неизлечимо больной и тяжело страдающий человек принимает препарат, выписанный врачом, впадает в кому, после которой наступает смерть, — отмечает преподаватель биоэтики Первого МГМУ им. И.М. Сеченова.
И.М. Сеченова.
В Нидерландах — первой стране, легализовавшей эвтаназию, — закон «Об окончании жизни по просьбе или о содействии самоубийству» был принят в 2001 году. Де-факто ассистированное самоубийство было уже 30 лет декриминализовано. В 1971-м суд приговорил к неделе заключения условно и отстранил на год от практики врача Гертруду Постму, которая вколола смертельную дозу морфия неизлечимо больной матери по ее просьбе. После этого дела голландские доктора, помогавшие пациентам добровольно уйти из жизни, избегали уголовного наказания. В 1994 году власти одобрили инструкцию для таких случаев, на основе которой был впоследствии прописан закон 2001 года.
Следом за Нидерландами (тогда же — в 2001 году) эвтаназию легализовала Бельгия, выведя ее из перечня уголовно наказуемых деяний. Позднее власти разрешили претендовать на эвтаназию и пациентам, которые еще не достигли заключительной стадии болезни, а в 2014 году — детям.
В Швейцарии процедура эвтаназии не прописана отдельным актом. Она не противоречит закону, если применяется при терминальных стадиях тяжелых заболеваний, и расценивается как гуманный акт. Причем право «помочь» закреплено не только за медиками, но и за обычными людьми: отсюда и база для «суицидального туризма».
Она не противоречит закону, если применяется при терминальных стадиях тяжелых заболеваний, и расценивается как гуманный акт. Причем право «помочь» закреплено не только за медиками, но и за обычными людьми: отсюда и база для «суицидального туризма».
Фото: Global Look Press/Keystone Press Agency/Jorge Sanz
Седьмой страной, легализовавшей эвтаназию, уже могла бы стать Португалия. Однако 30 ноября президент Марселу Ребелу ди Соуза наложил вето на соответствующий законопроект.
Автор цитаты
Парламент Австрии до конца года планировал рассмотреть законопроект, разрешающий эвтаназию для тяжелобольных пациентов.
Когда говорят о странах, в которых разрешена эвтаназия, речь идет именно об ассистированном самоубийстве. Помимо него, в европейском законодательства выделяет еще три вида — пассивная, прямая активная и непрямая (косвенная) активная. Пассивная эвтаназия — это прекращение лечения, которое поддерживает жизнь больного, по его желанию (например, отключение от аппарата жизнеобеспечения). Она разрешена, в частности, в Германии.
Она разрешена, в частности, в Германии.
— Активная эвтаназия — это прямое введение пациенту вещества, приводящего к летальному исходу, которое врач осуществляет из милосердия. Это самый радикальный вид эвтаназии, вызывающий много споров по поводу его этичности и законности, — отмечается в статье о европейском законодательстве в этой области (исследование имеется в распоряжении «Известий». — Ред.).
Автор цитаты
Косвенная активная эвтаназия предполагает, что вещество вводится пациенту для облегчения страданий, а не сокращения жизни. Иначе говоря, если бы его не вкололи, он бы всё равно умер, но позже.
— Основным условием декриминализации эвтаназии является добровольное, сознательное и неоднократное, зачастую письменное волеизъявление пациента для совершения процедуры и отсутствие корыстных мотивов со стороны лица, ассистирующего при эвтаназии, — подчеркивает автор исследования юрист Валерия Лымищенко.
В истории культуры были прямо противоположные взгляды на право человека выбрать смерть при тяжелых страданиях, вызванных болезнью, отмечает завкафедрой философии образования философского факультета МГУ им. М.В. Ломоносова, руководитель магистерской программы «Биоэтика» (будет запущена в 2022 году. — Ред.) Елена Брызгалина.
М.В. Ломоносова, руководитель магистерской программы «Биоэтика» (будет запущена в 2022 году. — Ред.) Елена Брызгалина.
— Практика юридической легализации эвтаназии в ХХ веке стала отражением ряда процессов, среди которых я на первое место поставила бы массовое вытеснение сотериологической культуры гедонистической, — объясняет она в беседе с «Известиями». — В гедонистической культуре отрицается вечность души, посюсторонняя жизнь объявляется нацеленной на получение удовольствие, и всё, что лишает человека этой возможности здесь и сейчас, рассматривается как повод для отказа от жизни — физическая болезнь, душевные страдания.
По мнению Елены Брызгалиной, практика применения эвтаназии показала, насколько трагичным оказывается «процесс отказа от признания существования основоположений, на которые человек может опереться в горе и страдании».
Фото: Global Look Press/imago-images.de/imago stock&people
Стремление уважать автономию и достоинство каждого человека проявляется в ХХ–ХХI веках в разных формах, часть из которых предельно радикальны и не учитывают «значение коллективной нормативности, конфликтов ценностей, существующих у разных народов и групп населения».
— Например, больной, который обращается к врачу с просьбой о применении специальных знаний не ради спасения жизни, а ради смерти, избавления себя от боли и родных от душевных мук, отказывает своим близким и врачу в праве быть альтруистами, помочь пройти этот фрагмент жизненного пути, — считает специалист по биоэтике. Если человек заявляет свое право на смерть, да еще и прописывает условия его исполнения врачом, это как раз радикальная форма провозглашения автономии.
Автор цитаты
В Голландии врачи не несут ответственность за отказ выполнить просьбу в эвтаназии. Это норму прописали в законе, чтобы позволить медикам жить в соответствии со своими ценностями.
Если 20 лет назад речь шла о том, чтобы разрешать эвтаназию больным на терминальных стадиях, то сейчас основанием для «легкой смерти» могут стать психические или соматические боли разной степени тяжести, отмечает преподаватель биоэтики Первого МГМУ им. И.М. Сеченова Ольга Виноградова.
В 2019 году прибегла к эвтаназии 17-летняя жительница Нидерландов, которая страдала посттравматическим стрессовым расстройством, депрессией и анорексией. Из-за перенесенного сексуального насилия она несколько лет провела в психиатрической клинике, но это не помогло.
Спустя год Верховный суд страны разрешил врачам проводить эвтаназию для пациентов с прогрессирующей деменцией, если они написали соответствующее заявление до потери памяти. Опрос показывает, что 41,6% врачей общей практики сталкивались с просьбами об эвтаназии от людей с деменцией, из них 47,2% сомневались в дееспособности пациента и 42,9% ощущали на себе давление родственников больного.
Двадцать лет применения эвтаназия обнажили и усугубили как минимум пять проблем, говорит Ольга Виноградова.
— Во-первых, это нежелание населения европейских развитых стран мириться с ухудшением или потерей качества жизни. Как только оно перестает устраивать человека (например, если он оказывается прикованным к постели), он скорее предпочтет смерть. Страдание перестало иметь сакральный (в религиозном понимании) смысл и стало восприниматься как нечто вообще его лишенное, — отмечает преподаватель Первого МГМУ им. И.М. Сеченова.
Страдание перестало иметь сакральный (в религиозном понимании) смысл и стало восприниматься как нечто вообще его лишенное, — отмечает преподаватель Первого МГМУ им. И.М. Сеченова.
Фото: Depositphotos.com/ooGleb
Вторая проблема — недостаток паллиативной помощи как альтернативы эвтаназии: «Хосписы и другие паллиативные учреждения не всегда являются выходом для неизлечимо больного и (или) страдающего человека, так как эвтаназию всё чаще выбирают люди, не находящиеся в терминальной стадии заболевания».
По данным агентства Exit Switzerland, которое предоставляет услуги по ассистированному самоубийству, в 2020 году с их помощью ушли из жизни 1282 человека — на 68 больше, чем годом ранее (для сравнения: в 2014-м эвтаназией воспользовались 752 швейцарца). Около трети из них страдали от рака, остальные — от возрастных и сердечно-сосудистых заболеваний, а также хронических болей. Средний возраст клиентов — 78–79 лет.
Автор цитаты
Случаи ассистированной эвтаназии составляли порядка 1,5% от естественных смертей в Швейцарии, которых фиксируется около 67 тыс.
В Нидерландах этот показатель за 17 лет (с 1990 по 2017 год) вырос с 1,9% до 4,4%. В 2005-м зафиксировано 1933 случая использования эвтаназии, в 2019-м — 6361. Группа специалистов по этике медицины из Утрехтского университета изучила, почему люди идут на «легкую смерть» (о них мы упоминали в самом начале статьи). Проанализировав последние дни умерших, они предположили, что к эвтаназии их подтолкнули не столько проблемы со здоровьем, сколько одиночество.
Около 200 смертельно больных бельгийцев прибегли к эвтаназии в 2003 году, через год — уже 360. К 2011 году количество случаев эвтаназии превысило тысячу, еще спустя четыре года — 2 тыс. По итогам 2020 года зарегистрированы 2444 человека, добровольно ушедших из жизни. По мнению главы исследовательской группы Гентского университета Каспара Рауса, статистика растет, потому что система предотвращения злоупотреблений оказалась неэффективной. Кроме того, власти напрасно расширили действие закона, добавляет он: в 47% случаев эвтаназии, которые проводились в 2019 году, у пациентов не было неизлечимой или тяжелой болезни.
Мы перечислили лишь две из пяти проблем, связанных с применением эвтаназии. Третья — врачебные ошибки при постановке диагноза, неправильном лечении или уходе.
— Человек, которому ошибочно поставлен смертельный диагноз, может находиться в настолько подавленном или депрессивном состоянии, что ему проще просить об эвтаназии, чем становиться обузой для родных или ожидать неизбежной смерти в муках, — предполагает специалист по биоэтике Ольга Виноградова.
Проблема возможного регресса медицины — четвертая по счету. Из-за распространения эвтаназии встает вопрос, зачем совершенствовать технологии лечения и разрабатывать новые медикаменты для терминальных больных, если «уйти» — проще, быстрее и дешевле, добавляет она.
По словам собеседницы «Известий», из этого уже вытекает другая опасность — возможное изменение отношения врачей к лечению больных на последних стадиях, которых можно не пытаться спасти всеми способами, а сразу отправлять на эвтаназию.
Ее легализация — отражение процесса медикализации (когда медицина применяется далеко за пределами своей зоны ответственности; например, это попытки «вылечить» бытовые проблемы и ставить диагнозы из-за житейских ситуаций. — Ред.) жизни и смерти человека и в целом всех сфер жизни общества, считает завкафедрой философии образования философского факультета МГУ им. М.В. Ломоносова Елена Брызгалина.
Фото: Depositphotos.com/[email protected]
— Эвтаназия через ассистированное самоубийство или действия врача, приближающие смерть, с одной стороны, разрушает моральное доверие к медицине, участвующей в убийствах. С другой же стороны, эвтаназия становится легальной в тех странах, где граждане не боятся злоупотреблений как медициной, так и в медицине, — рассуждает специалист по биоэтике.
Автор цитаты
История с эвтаназией развивается по наклонной: если сначала строго обозначали границы, то со временем появлялось всё больше дополнительных трактовок.
Так в Бельгии легализовали детскую эвтаназию, причем без ограничения по возрасту, подчеркивает Елена Брызгалина. Трудно оценить уровень осознанности просьбы ребенка и самостоятельность принятия им решения.
— Еще одна тенденция, которая проявилась с применением эвтаназии, это стремление измерить все процессы в финансовых эквивалентах, — добавляет она. — Попытки обосновать ее легализацию желанием экономии средств здравоохранения, семей и пациентов, представить эвтаназию «последним лекарством» и способом защиты от негуманного обращения — просто кощунственны.
Вбросы на тему облегчения предсмертных страданий — это скорее смена повестки с гражданской на биоэтическую, считает философ Сергей Шевченко
На этой неделе в соцсетях и прессе обсуждался вопрос эвтаназии. Толчком к таким разговорам послужили слова главы Минздрава РФ Вероники Скворцовой, которая заявила, что этот вопрос должен решаться с учетом мнения граждан. Какие подводные камни таит такое добровольное прекращение жизни и как проблема решается за рубежом, объясняет эксперт по биоэтике, философ Сергей Шевченко в колонке «Реального времени».
Какие подводные камни таит такое добровольное прекращение жизни и как проблема решается за рубежом, объясняет эксперт по биоэтике, философ Сергей Шевченко в колонке «Реального времени».
Совсем недавно во многих российских СМИ бурно обсуждалась тема эвтаназии в связи со словами министра здравоохранения Вероники Скворцовой. В эфире радио «Комсомольская правда» она заявила: «Я не буду прогнозировать, как вопрос будет решаться в нашей стране, само население должно будет решить, готово оно на это пойти или нет». Маловероятно, что проблему эвтаназии действительно будут обсуждать, чтобы принять конкретное решение. Ведь отстаивание любой четкой позиции по эвтаназии чревато серьезными политическими рисками. Вместе с тем при решении этой проблемы будут распределяться сравнительно малые ресурсы на услуги по эвтаназии или на работу психологов. Куда важнее с этой точки зрения любые инфраструктурные проекты.
Отдельные информационные вбросы на тему эвтаназии — это скорее смена повестки дня с гражданской на биоэтическую. И очень жаль в этом смысле, что серьезная биоэтическая проблема может послужить простым инструментом для раскола, пусть даже отдаленно наметившейся общественной солидарности. Условные консерваторы, те, кто «за ценность человеческой жизни», вновь поляризуются с теми, кто «за свободу выбора». Здесь можно отметить, что православная церковь и другие традиционные конфессии давно выразили свою позицию против эвтаназии. Ценность человеческой жизни они считают выше ценности свободного выбора.
Проблемы паллиативной помощи, как ни странно, пока редко становятся предметом заметной публичной дискуссии. Это странно потому, что «достойная смерть» является важным этическим ориентиром в нашем обществе. Один из представителей системы паллиативной помощи в России так высказался о проблеме: «Мы как никто видим страдания людей, болеющих смертельными заболеваниями. Но при этом мы против, чтобы в России прямо завтра вводили эвтаназию, потому что доступ к эффективным обезболивающим у нас в стране крайне нестабильный». А если болеющий человек сильно страдает и в нужное время не получает необходимое обезболивание, вполне естественно, что он желает прекращения страданий даже ценой прекращения жизни. Это не значит, что у него возникло такое добровольное желание и это хороший выход из положения. Это решение принимает человек практически под пыткой. Это не та ситуация, в которой можно принять взвешенное решение о жизни и смерти.
А если болеющий человек сильно страдает и в нужное время не получает необходимое обезболивание, вполне естественно, что он желает прекращения страданий даже ценой прекращения жизни. Это не значит, что у него возникло такое добровольное желание и это хороший выход из положения. Это решение принимает человек практически под пыткой. Это не та ситуация, в которой можно принять взвешенное решение о жизни и смерти.
Если говорить о России, то помимо хосписов у нас есть и иные формы паллиативной помощи, например, специальные палаты в онкодиспансерах, так называемые «сестринские койки», но они слабо используются. В Москве уровень паллиативной помощи, конечно, гораздо выше, чем в провинции. Он приближается к уровню развитых стран.
Сергей Шевченко: «Проблемы паллиативной помощи, как ни странно, пока редко становятся предметом заметной публичной дискуссии. Это странно потому, что «достойная смерть» является важным этическим ориентиром в нашем обществе»Вопиющий случай самоубийства контр-адмирала АпанасенкоЧтобы сделать верные выводы об уровне паллиативной помощи в целом по России, можно вспомнить случай контр-адмирала Апанасенко, который покончил с собой в 2014 году. Это произошло из-за того, что он страдал раком и не получил вовремя обезболивающее. Он как офицер вполне мог ассоциировать свою жизнь и судьбу с Родиной. А при его таких тяжелейших страданиях родная страна не проявила о нем ожидаемой заботы. Из-за отсутствия одной из печатей на рецепте, которую не поставили по недосмотру, его родственникам не выдали в нужное время препарат.
Это произошло из-за того, что он страдал раком и не получил вовремя обезболивающее. Он как офицер вполне мог ассоциировать свою жизнь и судьбу с Родиной. А при его таких тяжелейших страданиях родная страна не проявила о нем ожидаемой заботы. Из-за отсутствия одной из печатей на рецепте, которую не поставили по недосмотру, его родственникам не выдали в нужное время препарат.
В уходе из жизни контр-адмирала можно увидеть жест не только физической, но и душевной боли разочарования, но это не эвтаназия. Конечно, это только толкование одного из множества случаев. Но после того, как он произошел, развернулась дискуссия об обезболивании. Если такие проблемы возникают у пациента, который может рассчитывать на спецобслуживание, что говорить об основной массе больных? После этого случая некоторые шаги, облегчающие получение сильнодействующих обезболивающих были сделаны. Но, судя по словам врачей, экспертов в этой сфере — их явно недостаточно.
Подводя итог: пока у нас нет доступного обезболивания, неправильно даже ставить вопрос об эвтаназии. Когда качественная паллиативная помощь будет работать для всех, тогда можно начинать общественную дискуссию.
Когда качественная паллиативная помощь будет работать для всех, тогда можно начинать общественную дискуссию.
В то время, пока в России далеко до обсуждения темы эвтаназии, на Западе (США, штат Орегон) уже с 1997 года существуют законы, разрешающие эвтаназию. Эвтаназия легализована во многих европейских странах, например, в Швейцарии, Бельгии, Нидерландах, также в Японии и некоторых штатах США. Недавно появилось такое понятие, как «эвтаназийный туризм». То есть люди приезжают в страну, где разрешена эвтаназия, платят деньги, и их лишают жизни.
Карта стран, где легализована эвтаназия. Фото wikipedia.orgВ СМИ иногда поднимаются истории эвтаназии, которые создают большой резонанс. В них люди с клинической резистентной депрессией просят провести эвтаназию, потому что ни один из препаратов не улучшает их состояние. Я не готов осуждать этих людей, но в целом это вызывает недоумение. Как правило, в российских соцсетях я вижу, что это вызывает осуждение и комментарии в духе: «Это же просто убийство».
Иным делом являются нейродегенеративные болезни, такие как болезнь Альцгеймера и болезнь Паркинсона. Они выглядят страшнее, чем онкозаболевания, потому что человек теряет свою личность, и близкие наблюдают этот постепенный распад личности. Понятно, почему в западных странах, где средняя продолжительность жизни около 80 лет, проблема эвтаназии стоит гораздо острее. Но при этом в большинстве этих стран, например, в Нидерландах, все граждане имеют доступ к качественной медицинской помощи.
В США даже среди небогатых представителей среднего класса встречаются ситуации, когда осложнения стоматологических болезней заканчиваются смертью. Потому что стоматолог стоит дорого, а страховка часто не покрывает его услуги. При такой ситуации в системе здравоохранения эвтаназия уже не выглядит свободным гуманным решением для больных в терминальной стадии.
Представим, что у человека нет медицинской страховки, он вынужден платить огромные деньги за раковую терапию. Он будет чувствовать себя виноватым перед семьей и может сказать: «Пусть лучше я умру, чем буду большой обузой для родных». Один из важных аргументов против эвтаназии как раз и заключается в том, что эта процедура может быть использована для того, чтобы подталкивать страдающих людей, не способных оплатить лечение, к эвтаназии или другому способу лишения жизни. Сейчас во многих странах такие проблемы находятся на острие публичных дискуссий. Данные истории привлекают внимание к теме социальной справедливости. То есть эвтаназия может стать «легким выходом» не только для страдающего человека, но и для социальных групп и институтов, готовых поступиться многим в борьбе за некую экономическую эффективность.
Один из важных аргументов против эвтаназии как раз и заключается в том, что эта процедура может быть использована для того, чтобы подталкивать страдающих людей, не способных оплатить лечение, к эвтаназии или другому способу лишения жизни. Сейчас во многих странах такие проблемы находятся на острие публичных дискуссий. Данные истории привлекают внимание к теме социальной справедливости. То есть эвтаназия может стать «легким выходом» не только для страдающего человека, но и для социальных групп и институтов, готовых поступиться многим в борьбе за некую экономическую эффективность.
Сергей Шевченко
Сергей Шевченко — кандидат философских наук, научный сотрудник Института философии РАН, преподаватель кафедры биоэтики РНИМУ им. Н.И. Пирогова.
Испания опередила Португалию в «гонке», какая из стран быстрее легализуют эвтаназию. В обеих, наравне с Италией считающихся оплотом католицизма, в последние годы у власти находятся социалисты. Они не столь ревностно относятся к религиозным заповедям, как их основные оппоненты-правоцентристы. При тех (в Португалии до 2015 года, в Испании до 2018-го) законопроекты о легализации эвтаназии не имели шансов быть принятыми, несмотря на многочисленные петиции врачей и неизлечимо больных.
В обеих, наравне с Италией считающихся оплотом католицизма, в последние годы у власти находятся социалисты. Они не столь ревностно относятся к религиозным заповедям, как их основные оппоненты-правоцентристы. При тех (в Португалии до 2015 года, в Испании до 2018-го) законопроекты о легализации эвтаназии не имели шансов быть принятыми, несмотря на многочисленные петиции врачей и неизлечимо больных.
При новых правительствах подход изменился. Впрочем, поменялось и отношение простых граждан к «легкой смерти». И в Испании, и в Португалии есть свои грустные истории о людях, которые стали инвалидами и хотели уйти из жизни, но не могли этого сделать из-за существующего законодательства. История испанца Рамона Сампедро даже легла в основу фильма «Море внутри» режиссера Алехандро Аменабара. Он пытался получить разрешение на «ассистированный суицид» через суд, но успеха не добился. В конце концов, он все же покончил с собой, к тому моменту проведя в парализованном состоянии 30 лет. Произошло это в 1998 году. История наделала много шума, но на тот момент разрешать эвтаназию никто не решился, а рискнувших пойти на этот шаг врачей в течение еще многих лет отправляли под суд. Тем не менее в общественном сознании произошли серьезные сдвиги. В Испании, согласно опросам, в последнее время число сторонников эвтаназии превысило 80 процентов, в Португалии эту идею поддерживают 50,5 процента жителей страны, четверть граждан выступают против, столько же людей не определились со своей позицией.
История наделала много шума, но на тот момент разрешать эвтаназию никто не решился, а рискнувших пойти на этот шаг врачей в течение еще многих лет отправляли под суд. Тем не менее в общественном сознании произошли серьезные сдвиги. В Испании, согласно опросам, в последнее время число сторонников эвтаназии превысило 80 процентов, в Португалии эту идею поддерживают 50,5 процента жителей страны, четверть граждан выступают против, столько же людей не определились со своей позицией.
До недавнего времени Португалия опережала Испанию в вопросе легализации эвтаназии. Еще год назад португальские депутаты приняли ряд законов, позволяющих проводить подобные процедуры. А в январе 2021 года был принят законопроект, объединяющий различные предложения. В нем было прописано, в каких именно случаях разрешено проводить эвтаназию, что свою оценку состоянию здоровья пациента должны дать несколько врачей, в том числе психиатр, а также где именно и в каких условиях можно проводить данную процедуру. Если бы президент Марселу Ребелу де Соуза подписал этот документ, Португалия стала бы четвертой страной в ЕС, где разрешена эвтаназия (после Бельгии, Люксембурга и Нидерландов). Но он решил направить законопроект на рассмотрение в Конституционный суд, который несколько дней назад признал документ противоречащим конституции, сославшись на «неприкосновенность человеческой жизни». Теперь португальским парламентариям придется подумать над изменением формулировок в законе.
Но он решил направить законопроект на рассмотрение в Конституционный суд, который несколько дней назад признал документ противоречащим конституции, сославшись на «неприкосновенность человеческой жизни». Теперь португальским парламентариям придется подумать над изменением формулировок в законе.
А тем временем их испанские коллеги одобрили собственный законопроект о легализации эвтаназии. Он вступит в силу через три месяца и позволит уходить из жизни на собственных условиях неизлечимо больным, а также людям, страдающим от серьезных, хронических и приводящих к потере трудоспособности заболеваний, которые вызывают «невыносимые физические или психические страдания» и которые невозможно излечить. Воспользоваться этим правом сможет только совершеннолетний подданный Испании или имеющий вид на жительство в стране. Примечательно, что он должен будет не менее четырех раз подтвердить свое желание уйти из жизни, его запрос будут рассматривать врачи и специальная комиссия, следящая за соблюдением закона.
Формулировки в португальском законопроекте практически такие же. Схожие условия выставлены в Нидерландах, там нужно просто сообщить о своем желании умереть лечащему врачу, а потом получить согласие комиссии по этике. Правда, сделать это может только подданный страны. В Люксембурге заявление на эвтаназию рассматривают два медработника и спецкомиссия. В Бельгии получить разрешение сложнее всего. Там необходимо дважды подать заверенную у нотариуса просьбу, а рассматривать ее будут не менее трех месяцев. А вот в Швейцарии эвтаназию превратили в настоящий бизнес, пройти эту процедуру может как гражданин страны, так и иностранец, но обойдется это недешево.
Периодически вопрос о легализации эвтаназии поднимается и в других европейских странах, Франции, Германии, Великобритании, но пока до его решения руки там так и не дошли.
За пределами Старого Света получить легальную помощь для ухода из жизни можно лишь в Канаде, Колумбии и некоторых штатах США, хотя в целом в стране эвтаназия запрещена.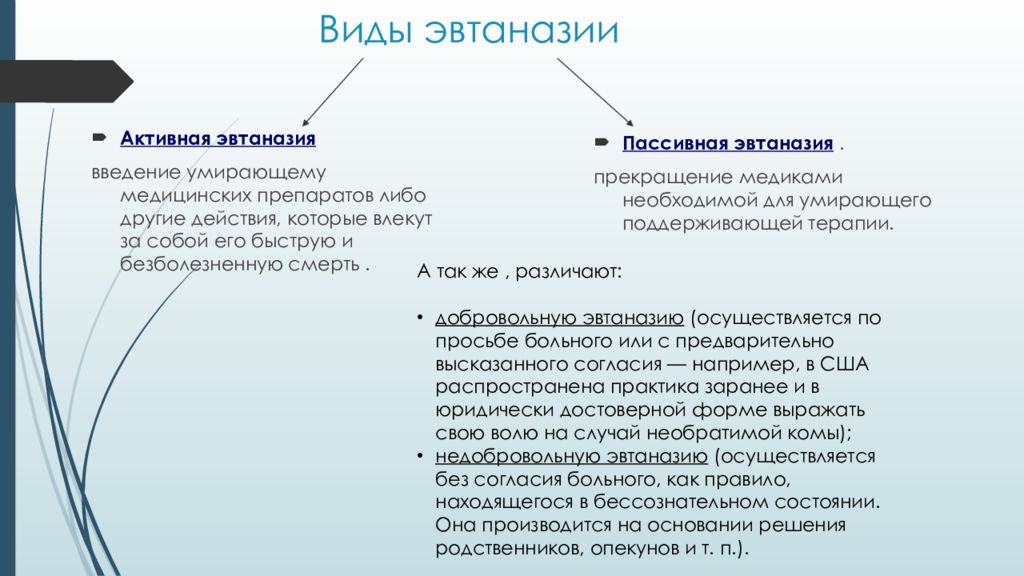
– Когда я выбрала этот способ, нужно было проверить, смогу ли я? – объясняет Оля и улыбается, как иногда улыбаются люди, которым плохо, но они хотят себя добить. – Всему нужно учиться – говорить, ездить на велосипеде и резать вены – тоже. Сделать порез на коже – психологически сложно, еще и больно. Но если решишься, нужно действовать быстро.
Порезы на Олиной руке не были попыткой самоубийства. Но совпадали с моментами депрессии. Сейчас их назвали бы селфхармом, а тогда не называли никак.
Оля давно договорилась с мамой: если кому-то из них поставят смертельный диагноз, вторая это не скроет. А если жизнь станет существованием, не будет заставлять продолжать его. Такие же договоренности Оля заключала со всеми людьми, с которыми у нее были отношения. В том числе, с бывшим мужем.
В том числе, с бывшим мужем.
Еще один вопрос, который не давал Оле покоя 20 лет после смерти отца: где он сейчас? Она никогда не была особо верующей, но еще тогда, в 90-х, спрашивала об этом у нескольких священников. Ответ получала всегда один: “В аду”. С тех пор девушка не ходила в церковь.
– Через 20 лет, когда жила с бывшим мужем в Австралии, вдруг почувствовала, что хочу вернуться, – рассказывает Оля. – Я пошла в православную церковь и встретила священника, с которым мне нравилось разговаривать. Когда я спросила его, где мой отец, он ответил: “По мнению церкви, в аду”. Но позже сказал, что решение принимает Бог, а не человек, и людям судить божий промысел не пристало. И мне стало легче. Я подумала: волк ест зайца, и зайцу вряд ли это приятно. Боль – часть жизни. Но Бог, в которого я верю, милосерден. Он не наказывает за ненужные страдания.
Примерно тогда же к Оле пришел ответ на второй вопрос – о том, что делать, если она заболеет. Оля решила: нет смысла заглядывать далеко в будущее и готовиться заранее. Когда проблема появится – она найдет способ ее решить.
Когда проблема появится – она найдет способ ее решить.
– Не надо пробовать вешаться, чтобы повеситься, – Оля смеется почти весело.
Все эти вопросы отступили примерно в один момент. А недавно Оля поняла: это случилось, когда она пережила возраст смерти отца.
Конгресс депутатов (нижняя палата парламента) Испании одобрил в четверг законопроект, регулирующий проведение эвтаназии в стране. В результате голосования его поддержали 202 из 350 парламентариев. Инициатива была представлена Испанской социалистической рабочей партией (ИСРП) председателя правительства Педро Санчеса и находилась на рассмотрении обеих палат парламента королевства в течение примерно года.
© REUTERS/Philippe WojazerОжидается, что закон вступит в силу уже через три месяца. Таким образом, Испания становится четвертой страной в Европе после Нидерландов, Бельгии и Люксембурга, где будет разрешена эвтаназия.
Не так давно схожую инициативу почти удалось утвердить и в Португалии. Парламент республики одобрил законопроект, позволяющий проведение данной процедуры в стране, однако президент Марселу Ребелу ди Соуза решил направить инициативу на рассмотрение Конституционного суда. В результате юридическая инстанция признала проект закона противоречащим конституции из-за «неприкосновенности человеческой жизни».
Парламент республики одобрил законопроект, позволяющий проведение данной процедуры в стране, однако президент Марселу Ребелу ди Соуза решил направить инициативу на рассмотрение Конституционного суда. В результате юридическая инстанция признала проект закона противоречащим конституции из-за «неприкосновенности человеческой жизни».
Испанский закон разработан с целью регулирования права на эвтаназию для неизлечимо больных людей или страдающих от серьезного, хронического и приводящего к потере трудоспособности заболевания, которое вызывает «невыносимые физические или психические страдания» без возможности излечения или улучшения.
На эту тему
Согласно инициативе, запросить эвтаназию сможет совершеннолетний подданный Испании или имеющий вид на жительство в стране. Это решение должен принять только сам пациент, причем он должен будет подтвердить свое желание не менее четырех раз в течение процесса рассмотрения запроса. Кроме того, в любой момент человек сможет отозвать свое заявление или попросить отсрочки.
Запрос будут оценивать врачи, а также специальная комиссия, следящая за соблюдением закона. В случае, если все требования выполнены надлежащим образом, больной сможет «получить необходимую помощь, чтобы умереть». Процедура может быть проведена либо в больнице, либо дома у пациента.
Разумеется, далеко не все в пиренейском королевстве поддерживают эту инициативу. В частности, крайне правая партия «Вокс» пообещала обжаловать закон в Конституционном суде Испании. Консервативная Народная партия (НП) также может последовать по этому пути.
«Вокс» защищает жизнь от зачатия до естественной смерти, — уточнили в партии. — Пациент нуждается в <…> понимании, поддержке, любви. Заболевшие не должны думать, что они обуза. Жизнь не зависит от политиков. Жизнь каждого имеет значение». Депутат от НП Хосе Игнасио Эчанис выразил мнение, что закон об эвтаназии является «политической прихотью» правительства, который рассматривался без учета мнения испанского общества.
Испанские епископы также ранее называли рассмотрение подобного законопроекта «плохой новостью». «Человеческая жизнь вне чьего-либо распоряжения», — полагают они.
В свою очередь, министр здравоохранения Испании Каролина Дариас считает, что легализация эвтаназии является важным шагом для людей, которые страдают серьезными заболеваниями. «Мы делаем еще один шаг на пути прогресса, начатого во время нахождения на посту премьера Педро Санчеса, в направлении к более справедливому и порядочному обществу, которое заботится о том, чтобы избежать страданий всех его членов», — считает глава ведомства.
Согласно опросам общественного мнения, жители Испании с каждым годом все больше поддерживают «право на достойную смерть». Так, в 1988 году 53% подданных королевства высказывались за то, чтобы неизлечимо больные пациенты имели возможность умереть. Как свидетельствуют данные опроса 2019 года, который опубликовала компания Metroscopia, число сторонников эвтаназии возросло до 87%.
Испания прошла длительный путь, прежде чем парламенту удалось одобрить законопроект об эвтаназии. В 1984 году в стране была основана ассоциация «Право умереть достойно», которая выступает за право каждого человека свободно распоряжаться своей жизнью, а также свободно и на законных основаниях выбирать момент ее завершения. Спустя два года был одобрен закон о здравоохранении, который позволял пациентам отказываться от лечения при условии выписки по собственному желанию.
На эту тему
Случай Рамона Сампедро помог привлечь к данному вопросу внимание общественности и поставил на первый план проблему эвтаназии в королевстве. В 1993 году мужчина, практически полностью парализованный с 25 лет в результате несчастного случая, публично заявил, что хотел бы, чтобы ему «помогли» умереть. Сампедро в судебном порядке пытался добиться разрешения на ассистированный суицид, однако его попытки не увенчались успехом.
Тогда мужчина решил попросить помощи 11 человек для того, чтобы расстаться с жизнью, не подвергнув никого из своих «сообщников» риску судебного преследования. Испанец покончил с жизнью с помощью яда в 1998 году в возрасте 55 лет. Его история вдохновила режиссера Алехандро Аменабара на создание фильма «Море внутри» (Mar adentro, 2004) с испанским актером Хавьером Бардемом в главной роли. Лента была удостоена премии «Оскар» в номинации «Лучший иностранный фильм», а также ряда других престижных наград.
Испанец покончил с жизнью с помощью яда в 1998 году в возрасте 55 лет. Его история вдохновила режиссера Алехандро Аменабара на создание фильма «Море внутри» (Mar adentro, 2004) с испанским актером Хавьером Бардемом в главной роли. Лента была удостоена премии «Оскар» в номинации «Лучший иностранный фильм», а также ряда других престижных наград.
В 2002 году в Испании было подтверждено право пациентов оказаться от лечения. В данном случае больным уже не требовалось предоставлять никакой аргументации. Такое решение можно было расценить как пассивную эвтаназию. В 2005 году доктор Маркос Ариэль Хурманн внутривенно ввел хлорид калия 82-летней женщине, которая хотела умереть из-за сильных страданий. Он стал первым в Испании медиком, осужденным за проведение эвтаназии. Его приговорили к году лишения свободы. Вслед за этим в королевстве были зафиксированы и другие случаи, связанные с тем, что пациенты, страдавшие серьезными неизлечимыми заболеваниями, самостоятельно или при помощи других уходили из жизни.
Данная ситуация раз за разом привлекала все больше внимания как общества, так и политических деятелей. Испанская социалистическая рабочая партия (ИСРП) нынешнего премьера Педро Санчеса в последние годы добивалась одобрения закона, который бы позволил регулировать эвтаназию в стране. В 2019 году лидер ИСРП обещал, что в случае победы на выборах он легализует эту процедуру. «Сегодня мы [стали] более гуманной, справедливой и свободной страной, — написал премьер в Twitter, комментируя решение парламента. — Закон об эвтаназии, широко востребованный обществом, наконец стал реальностью. Спасибо всем людям, которые неустанно боролись за то, чтобы в Испании было признано право на достойную смерть».
Пока сложно подсчитать, сколько человек в пиренейском королевстве решат запросить эвтаназию. По версии ассоциации «Право умереть достойно», после вступления в силу закона в 47-миллионной Испании каждый год от 4 тыс. до 18,5 тыс. пациентов, вероятно, будут уходить из жизни с помощью данной процедуры, однако эти подсчеты являются ориентировочными.
Ведомство напомнило, что эвтаназия здоровых животных запрещена, а владельцы животных не могут из прихоти усыпить свою собаку или кошку
Фото: Александр Авилов / АГН «Москва»
При отказе от животного или невозможности его дальнейшего содержания владелец обязан передать его новому владельцу или в приют, следует из ответа Минприроды России (копия есть у РБК) на запрос замдиректора Центра антикоррупционной политики партии «Яблоко» Алексея Чумакова.
Кроме того, согласно п. 11 ст. 16 ФЗ «Об ответственном обращении с животными» в приютах животных нельзя умерщвлять за исключением случаев наличия у них неизлечимого тяжелого заболевания, которое доставляет страдание. Иные случаи умерщвления животных не предусмотрены.
Изначально Чумаков обратился в Минюстиции России в связи со случаями преследования ветеринаров, которые отказывались усыплять здоровых животных без медицинских на то оснований. «Ветеринары, к которым приносили здоровых животных для усыпления, фактически обманывали владельцев, что усыпили животных, и находили животным новый дом», — подчеркивается в заявлении, направленном министру юстиции Александру Коновалову. Копия обращения также есть в распоряжении РБК.
В качестве примера подобных преследований ветеринаров, вызвавших общественных резонанс, Чумаков привел материал сайта Meduza от 25 октября. Речь идет о ветеринаре из Челябинска Баграте Агажанове, который с 2016 года отказывается проводить эвтаназию животных по просьбе их владельцев. Сам врач рассказал Meduza, что предлагал людям скидки на лечение больных животных, однако, несмотря на это, владельцы отказывались от питомцев, подписывая соответствующие заявления.
Сам врач рассказал Meduza, что предлагал людям скидки на лечение больных животных, однако, несмотря на это, владельцы отказывались от питомцев, подписывая соответствующие заявления.
Чумаков заявил РБК, что Минприроды этим ответом подтвердило запрет на эвтаназию здоровых животных: «Владельцы животных не могут из прихоти усыпить свою собаку или кошку, потому что надоело ухаживать».
В настоящее время в Великобритании запрещено помогать кому-либо умирать.
В связи с запретом эвтаназии в Великобритании и трудностями организации эвтаназии за границей, наше исследование показало, что умирающие часто нуждаются в помощи друзей и семьи, чтобы организовать эвтаназию, однако любая оказанная помощь недопустима. закон.
Я знал, что это незаконно. Но какая-то часть меня была, простите за выражение, но идите на хуй.У меня был выбор, но она была моей мамой — у меня не было выбора. Кармен
Большинство опрошенных ясно давали понять, что готовы нарушить закон.
Тот факт, что эвтаназия была незаконной в Великобритании, не помешал бы и не помешал бы им помочь своему близкому умереть так, как они хотели.
Одним из результатов угрозы судебного преследования является вызванная этим тревога за умирающих людей из-за того, как их решения могут негативно повлиять на их семью и друзей после их смерти.
Согласно действующему законодательству, если кто-то стал жертвой злонамеренного или принудительного поведения во время эвтаназии за границей, власти Великобритании вряд ли обнаружат это.
Если кто-либо не сообщит о человеке, рассматривающем возможность поездки за границу в связи с эвтаназией, или не сообщит о человеке, который оказывает им помощь, нет никаких юридических механизмов для инициирования предварительного расследования.
Кроме того, лишь немногие дела расследуются постфактум.
Криминализация эвтаназии в Великобритании означает, что процесс поиска эвтаназии за границей происходит за закрытыми дверями.
В наших интервью полиция расследовала небольшое количество людей, когда они вернулись в Великобританию. Это привело к гневу по поводу причастности к преступлению.
В то время как руководящие принципы Генерального прокурора (DPP) предполагают, что сострадательная помощь самоубийству не будет преследоваться в судебном порядке, политика ясно гласит, что полиция несет ответственность за « расследование всех случаев поощрения или помощи самоубийству ».
Учитывая, что большинство опрошенных в нашем исследовании не подвергались расследованию полицией, когда они вернулись из Швейцарии, мы можем сделать вывод, что закон не применялся должным образом.
С тех пор, как DPP опубликовала руководство в 2010 году, только в Dignitas погибло более 250 британцев. Запрос о свободе информации от 2016 года в полицию и Королевскую прокуратуру (CPS) от The Economist предполагает, что было зарегистрировано и расследовано менее половины этого количества правонарушений.
Наше исследование не выявило доказательств принуждения или давления на людей, которым помогли умереть в Швейцарии. Те, кто их сопровождал, не руководствовались ничем, кроме сострадания. Также ясно, что швейцарские власти и организации, которые содействуют эвтаназии, имеют свои собственные гарантии для защиты людей.
Однако обстоятельства ежегодной гибели многих граждан Великобритании, причастные к ним люди и мотивы тех, кто помог им покончить с собой, остаются неизвестными.
Те, кто утверждают, что действующий закон безопасен, не имеют надежных доказательств, на которых можно основывать свои заявления.
Помимо вопроса безопасности, несправедливо, что большинство родственников остаются одни, чтобы горевать о своих близких, в то время как другие подвергаются расследованию со стороны полиции, что может иметь травмирующие и долгосрочные последствия.
Этот расчет может привести к значительному завышению экономии.В шести отношениях расчет смещен в сторону завышения сбережений. Во-первых, мы предположили, что американские врачи будут выполнять просьбы своих пациентов с той же скоростью, что и голландские врачи. Тем не менее, в Нидерландах 53 процента врачей оказывали помощь при суициде или применяли эвтаназию, и только 4 процента заявляют, что они не будут этого делать и не направят пациента к другому врачу, который это сделает. 29,31 Напротив, опросы американских врачей показывают, что значительное большинство отказалось бы оказывать помощь при суициде, даже если бы это было легализовано. 25,26,41,42 Если легализация не сильно изменила практику врачей, то меньшее количество американских врачей, готовых помочь при самоубийстве, вероятно, означало бы, что меньше американских пациентов получат такую помощь.
Тем не менее, в Нидерландах 53 процента врачей оказывали помощь при суициде или применяли эвтаназию, и только 4 процента заявляют, что они не будут этого делать и не направят пациента к другому врачу, который это сделает. 29,31 Напротив, опросы американских врачей показывают, что значительное большинство отказалось бы оказывать помощь при суициде, даже если бы это было легализовано. 25,26,41,42 Если легализация не сильно изменила практику врачей, то меньшее количество американских врачей, готовых помочь при самоубийстве, вероятно, означало бы, что меньше американских пациентов получат такую помощь.
Во-вторых, мы оценили средний срок жизни, потерянный пациентами, которые умирают в результате самоубийства с помощью врача, в четыре недели, что может быть слишком высоким. Среднее время, отпущенное голландскими пациентами, получившими эвтаназию с их согласия, составляет менее 3,3 недель, при этом 59 процентов отказываются от 1 недели жизни или меньше.Ясно, что чем больше жизни упущено, тем больше прогнозируемая экономия. Кроме того, голландские врачи подсчитали, что 8 процентов пациентов, умерших в результате самоубийства с помощью врача или эвтаназии, прожили бы дольше шести месяцев 29,30 ; такие пациенты не являются «неизлечимо больными», как это определено в законе штата Орегон, регулирующем самоубийство с помощью врача, и в большинстве американских предложений о легализации, и поэтому им не будет разрешено получать помощь врача при самоубийстве в Соединенных Штатах.
Кроме того, голландские врачи подсчитали, что 8 процентов пациентов, умерших в результате самоубийства с помощью врача или эвтаназии, прожили бы дольше шести месяцев 29,30 ; такие пациенты не являются «неизлечимо больными», как это определено в законе штата Орегон, регулирующем самоубийство с помощью врача, и в большинстве американских предложений о легализации, и поэтому им не будет разрешено получать помощь врача при самоубийстве в Соединенных Штатах.
В-третьих, мы подсчитали экономию, используя затраты на уход за больными раком, и обобщили эти затраты на всех пациентов, которые могли выбрать самоубийство с помощью врача. Тем не менее, из-за интенсивности лечения онкологические больные несут одни из самых высоких расходов в конце жизни. 33,34 Пациенты с другими заболеваниями, такими как рассеянный склероз или боковой амиотрофический склероз, которые могут выбрать самоубийство с помощью врача, скорее всего, будут иметь более низкие общие медицинские расходы и, следовательно, сэкономят меньше денег.
В-четвертых, при расчете расходов в конце жизни мы использовали расходы пациентов, получающих традиционное лечение рака. Медицинские расходы пациентов, получающих хосписную помощь в течение последних двух месяцев жизни, значительно ниже, чем у пациентов, получающих обычную помощь (9 548 долларов против 14 507 долларов в долларах 1995 года), что позволяет предположить, что экономия от самоубийства с помощью врача будет меньше для пациентов. получение хосписной помощи. 31,40-42
В-пятых, последние исследования показывают, что некоторые неизлечимо больные пациенты в Соединенных Штатах умерли в результате самоубийства с помощью врача или эвтаназии, хотя невозможно точно определить, сколько именно. 25,26,43 Экономия средств, полученная в результате ускоренной смерти в этих случаях, уже учтена в системе здравоохранения и дважды учитывается в наших расчетах.
Наконец, мы не включили дополнительные расходы, которые повлечет за собой легализация самоубийства с помощью врача. Предложения по легализации включают требование, чтобы второй врач подтвердил, что пациент неизлечимо болен, и понимает последствия обращения к врачу за помощью в случае самоубийства.Некоторые предложения требуют проведения психиатрической оценки пациентов, обращающихся с таким запросом. Другие, такие как Закон штата Орегон о достойной смерти (Мера 16), требуют направления пациентов на консультацию, если у них может быть депрессия или другое психическое расстройство. Мера 16 также требует, чтобы государство собирало статистику случаев самоубийства с помощью врача. Вероятно, будут судебные разбирательства, такие как расследования и судебное преследование врачей, нарушающих меры безопасности. Все эти действия увеличили бы медицинские и юридические расходы, тем самым уменьшив чистую экономию от самоубийства с помощью врача.
Предложения по легализации включают требование, чтобы второй врач подтвердил, что пациент неизлечимо болен, и понимает последствия обращения к врачу за помощью в случае самоубийства.Некоторые предложения требуют проведения психиатрической оценки пациентов, обращающихся с таким запросом. Другие, такие как Закон штата Орегон о достойной смерти (Мера 16), требуют направления пациентов на консультацию, если у них может быть депрессия или другое психическое расстройство. Мера 16 также требует, чтобы государство собирало статистику случаев самоубийства с помощью врача. Вероятно, будут судебные разбирательства, такие как расследования и судебное преследование врачей, нарушающих меры безопасности. Все эти действия увеличили бы медицинские и юридические расходы, тем самым уменьшив чистую экономию от самоубийства с помощью врача.
И наоборот, несколько соображений предполагают, что эти расчеты могут недооценивать потенциальную экономию от самоубийства с помощью врача. Использование нами расходов Medicare в конце жизни могло привести к тому, что мы недооценили общие расходы на здравоохранение и, следовательно, потенциальную экономию. По мнению некоторых, средние затраты Medicare на уход в конце жизни не точно отражают затраты на всех умирающих пациентов, особенно на пациентов в учреждениях третичной помощи. Кроме того, Medicare Part A и Part B не покрывает все расходы на здравоохранение; действительно, существенные расходы, в основном расходы на дома престарелых, не включены. 34,40 Однако в Нидерландах эвтаназия и самоубийство с помощью врача довольно редко встречаются среди пациентов в домах престарелых — всего 2 процента всех случаев — что позволяет предположить, что отсутствие затрат на дома престарелых в этих расчетах не приводит к большой недооценке . 30,31
По мнению некоторых, средние затраты Medicare на уход в конце жизни не точно отражают затраты на всех умирающих пациентов, особенно на пациентов в учреждениях третичной помощи. Кроме того, Medicare Part A и Part B не покрывает все расходы на здравоохранение; действительно, существенные расходы, в основном расходы на дома престарелых, не включены. 34,40 Однако в Нидерландах эвтаназия и самоубийство с помощью врача довольно редко встречаются среди пациентов в домах престарелых — всего 2 процента всех случаев — что позволяет предположить, что отсутствие затрат на дома престарелых в этих расчетах не приводит к большой недооценке . 30,31
Кроме того, в Соединенных Штатах члены семьи оказывают значительную помощь умирающим пациентам, что увеличивает общие расходы на уход в конце жизни. 44 Поскольку нет исследований, которые бы точно определяли финансовые затраты на семейный уход за умирающими пациентами, такие затраты обычно не рассчитываются при оценке затрат на здравоохранение в конце жизни. 40 За счет более раннего прекращения жизни пациентов суицид с помощью врача может сократить расходы, связанные с семейным уходом. В настоящее время нет возможности количественно оценить эту экономию.
40 За счет более раннего прекращения жизни пациентов суицид с помощью врача может сократить расходы, связанные с семейным уходом. В настоящее время нет возможности количественно оценить эту экономию.
Чтобы признать неопределенность в этих оценках, в Таблице 1 и Таблице 2 представлен анализ сбережений при различных обстоятельствах, в зависимости от доли населения, которая может выбрать самоубийство с помощью врача, количества потерянных жизней и расходов на медицинское обслуживание в конец жизни.Нижняя граница сбережений предполагает, что 2,7 процента умирающих американцев (62 000 человек) могут выбрать самоубийство с помощью врача, отказавшись от четырех недель жизни и обратившись в хоспис в конце жизни. Эти предположения обеспечивают экономию в размере 336 миллионов долларов США (таблица 2). И наоборот, самые раздутые предположения заключаются в том, что 7,0% умирающих американцев (161 000 человек) могут выбрать самоубийство с помощью врача, отказавшись в среднем от восьми недель жизни при вдвое больших расходах на Medicare (29 014 долларов). Эти предположения дают экономию в размере 4 долл. США.67 миллиардов.
И наоборот, самые раздутые предположения заключаются в том, что 7,0% умирающих американцев (161 000 человек) могут выбрать самоубийство с помощью врача, отказавшись в среднем от восьми недель жизни при вдвое больших расходах на Medicare (29 014 долларов). Эти предположения дают экономию в размере 4 долл. США.67 миллиардов.
В 1997 году штат Орегон принял Закон о достойной смерти, позволяющий неизлечимо больным жителям штата Орегон покончить с собой путем добровольного самостоятельного приема смертельной дозы лекарства, специально назначенного врачом для этой цели. DWDA требует от Управления здравоохранения штата Орегон собирать данные об участии DWDA и выпускать годовой отчет.Наша позиция нейтральна, и мы считаем, что эти данные важны для обеих сторон вопроса. Хотя толкование DWDA не входит в наши обязанности, мы регулярно получаем запросы о законе. Ниже приведены ответы на некоторые часто задаваемые вопросы.
Ниже приведены ответы на некоторые часто задаваемые вопросы.
Просмотрите список вопросов ниже или загрузите FAQ (pdf).
A: Закон о достойной смерти (DWDA) — это разрешительный закон, который позволяет неизлечимо больным жителям штата Орегон покончить с собой путем добровольного самостоятельного приема смертельной дозы лекарства, специально назначенного врачом для этой цели.
DWDA был инициативой граждан, дважды одобренной избирателями штата Орегон. Впервые это было на всеобщих выборах в ноябре 1994 года, когда они прошли с перевесом от 51% до 49%. Судебный запрет откладывал введение Закона в действие до тех пор, пока он не был отменен 27 октября 1997 г. В ноябре 1997 г. в бюллетень для всеобщих выборов была включена мера по отмене DWDA. Избиратели предпочли сохранить DWDA с перевесом от 60% до 40%.
Государственной «программы» участия в ДВД нет.Люди не «подают заявление» в штат Орегон или Управление здравоохранения штата Орегон. Применять DWDA на индивидуальной основе должны квалифицированные пациенты и лицензированные врачи. Никто не принуждает к участию. DWDA требует от Управления здравоохранения штата Орегон собирать данные об участии DWDA и выпускать годовой отчет.
A: С 1 января 2020 года пациенты освобождаются от любого периода ожидания, превышающего ожидаемую продолжительность их жизни. Пациенты, которым осталось жить менее 15 дней, освобождаются от 15-дневного периода ожидания между первым и вторым устным запросом на лекарство. Пациенты, которым осталось жить менее 48 часов, освобождаются от 48-часового периода ожидания между письменным запросом пациента и выпиской рецепта DWDA. Лечащий врач должен приложить к медицинской карте пациента подтвержденное медицинским свидетельством о неизбежности смерти пациента, если какой-либо из предусмотренных законом периодов ожидания не завершен.
Пациенты, которым осталось жить менее 15 дней, освобождаются от 15-дневного периода ожидания между первым и вторым устным запросом на лекарство. Пациенты, которым осталось жить менее 48 часов, освобождаются от 48-часового периода ожидания между письменным запросом пациента и выпиской рецепта DWDA. Лечащий врач должен приложить к медицинской карте пациента подтвержденное медицинским свидетельством о неизбежности смерти пациента, если какой-либо из предусмотренных законом периодов ожидания не завершен.
А: Да. Национальный центр смерти с достоинством, который выступает за принятие законов о смерти с достоинством, отслеживает статус этих законов по всей стране. Посетите его веб-сайт по адресу https://www.deathwithdignity.org/take-action.
A: DWDA заявляет, что для участия пациент должен быть: (1) в возрасте 18 лет и старше, (2) проживать в штате Орегон, (3) быть способным самостоятельно принимать решения о медицинском обслуживании и сообщать о них, и (4) диагностировано неизлечимое заболевание, которое приведет к смерти в течение шести месяцев. Лечащий врач должен определить, соблюдены ли эти критерии.
Лечащий врач должен определить, соблюдены ли эти критерии.
A: Пациент должен в настоящее время проживать в штате Орегон. Закон не требует, чтобы пациент проживал в штате Орегон какой-либо минимальный период времени. Тем не менее, пациент должен предоставить лечащему врачу справку о проживании. Формы доказательства включают, помимо прочего: водительские права штата Орегон, договор аренды или документ о праве собственности, подтверждающий, что пациент арендует или владеет недвижимостью в штате Орегон, регистрацию избирателя штата Орегон или недавнюю налоговую декларацию штата Орегон.Лечащий врач должен определить, имеет ли пациент адекватное установленное место жительства.
A: Штат собирает имена пациентов для перекрестной проверки свидетельств о смерти. Однако закон гарантирует конфиденциальность всех участвующих пациентов (а также врачей), и Управление здравоохранения штата Орегон не раскрывает эту информацию общественности или средствам массовой информации.Личность участвующих врачей кодируется, но личность отдельных пациентов никак не регистрируется. Примерно через год после публикации годового отчета вся первичная документация уничтожается.
Однако закон гарантирует конфиденциальность всех участвующих пациентов (а также врачей), и Управление здравоохранения штата Орегон не раскрывает эту информацию общественности или средствам массовой информации.Личность участвующих врачей кодируется, но личность отдельных пациентов никак не регистрируется. Примерно через год после публикации годового отчета вся первичная документация уничтожается.
A: Пациенты, отвечающие определенным критериям, могут запросить рецепт на смертельное лекарство у лицензированного врача штата Орегон. Врач должен быть доктором медицины (M.D.) или доктором остеопатической медицины (D.O.) имеет лицензию на медицинскую практику Медицинского совета штата Орегон. Врач также должен быть готов участвовать в DWDA. Врачи не обязаны выписывать рецепты пациентам, и участие в них является добровольным. Кроме того, некоторые системы здравоохранения (например, католическая больница или Управление по делам ветеранов) запрещают участие в DWDA.
A: Пациент должен найти другой M.Д. или Д.О. лицензию на медицинскую практику в штате Орегон, который готов участвовать. Управление здравоохранения штата Орегон не рекомендует врачей, и мы не можем предоставить имена участвующих врачей или пациентов из-за необходимости защиты конфиденциальности.
A: Пациент должен соответствовать определенным критериям, чтобы иметь возможность участвовать в DWDA. Затем необходимо выполнить следующие шаги:

Пациент может отозвать запрос в любое время и любым способом. Лечащий врач также предложит пациенту возможность отозвать свой запрос в конце периода ожидания, следующего за первоначальным запросом на участие.
Врачи должны сообщать обо всех рецептах на смертельные лекарства в Управление здравоохранения штата Орегон, Центр медицинской статистики. Фармацевты также должны быть проинформированы о конечном использовании прописанного лекарства.
Фармацевты также должны быть проинформированы о конечном использовании прописанного лекарства.
A: Врач должен определить рецепт.
A: Закон не содержит каких-либо надзорных или нормативных положений, отличных от того, что делается для другого медицинского обслуживания. DWDA возложило на Управление здравоохранения штата Орегон (OHA) ответственность за отслеживание данных об участии и выпуск годового отчета, но не возложило на него каких-либо конкретных регулирующих обязанностей. OHA не исследует, соответствовали ли пациенты критериям DWDA, а также то, как были определены их диагноз, прогноз и варианты лечения.OHA не интерпретирует устав, за исключением той его части, которая касается требований к отчетности. Однако, если в информации, полученной OHA, обнаруживаются какие-либо случаи несоблюдения, об этом сообщается в Медицинский совет штата Орегон для дальнейшего расследования.
A: Управление здравоохранения штата Орегон уведомит Медицинский совет штата Орегон о любых отклонениях, отмеченных в полученной информации.Если Медицинский совет штата Орегон санкционирует официальное расследование, к врачам могут быть применены дисциплинарные меры.
A: Закон не требует присутствия врача, когда пациент принимает смертельные лекарства. Врач может присутствовать, если пациент желает этого, если только врач не вводит лекарство сам.
Всем пациентам рекомендуется заполнить форму «Распоряжение врача о лечении для поддержания жизни» (POLST) и зарегистрироваться в реестре POLST штата Орегон.В форме POLST записываются ваши пожелания относительно лечения на случай, если потребуется неотложная медицинская помощь. Это позволяет вам заявить, что вы не хотите, чтобы вас реанимировали, если вы обнаружите, что не отвечаете или если смертельное лекарство не работает должным образом.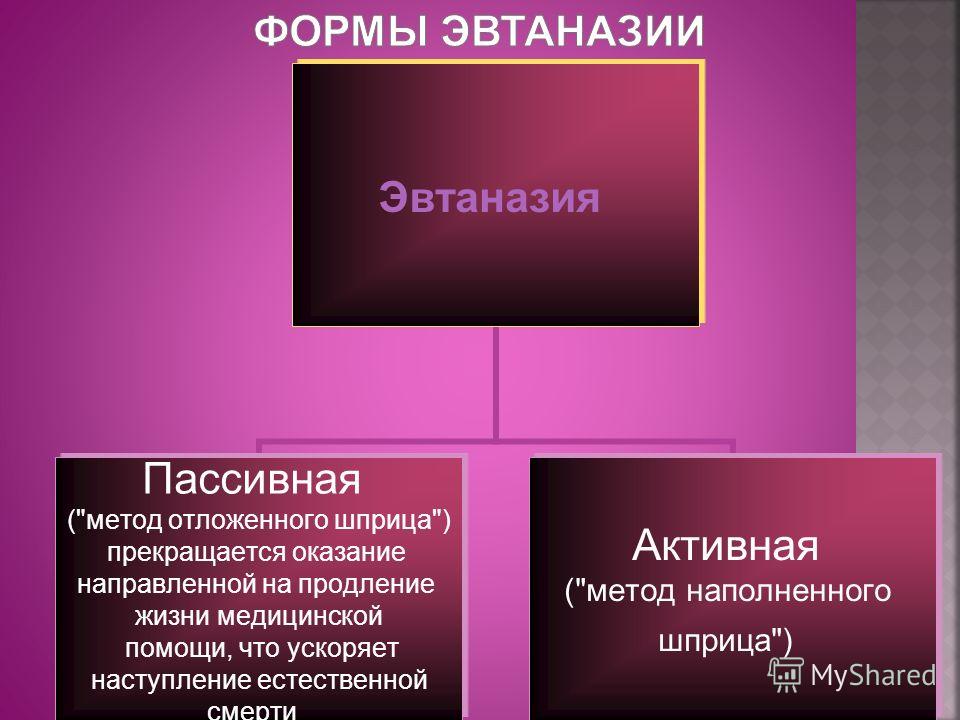 Формы POLST можно получить у вашего врача, который должен подписать и поставить дату на вашем POLST, прежде чем его можно будет использовать.
Формы POLST можно получить у вашего врача, который должен подписать и поставить дату на вашем POLST, прежде чем его можно будет использовать.
Орегон Веб-сайт реестра POLST
http://www.orpolstregistry.org/
О: Да, пациент может отозвать запрос в любое время и любым способом.Лечащий врач также предложит пациенту возможность отозвать свой запрос в конце периода ожидания, следующего за первоначальным запросом на участие.
О: Мы не собираем данные о расходах. Однако прямые расходы на участие в DWDA могут включать визиты в офис в связи с запросом, психологическую консультацию (если требуется) и стоимость рецепта.
A: DWDA не указывает, кто должен платить за услуги.Отдельные страховщики определяют, покрывается ли эта процедура их полисами (так же, как они делают это с любой другой медицинской процедурой). В законе штата Орегон указано, что участие в DWDA не является самоубийством и по этому определению не должно влиять на страховые выплаты.
В законе штата Орегон указано, что участие в DWDA не является самоубийством и по этому определению не должно влиять на страховые выплаты.
A: Нет. Закон требует, чтобы пациент добровольно попросил об участии от своего имени.
A: Нет. При эвтаназии врач обычно вводит смертельную дозу лекарства пациенту. В DWDA врач прописывает смертельную дозу лекарства пациенту, но пациент, а не врач, вводит лекарство. Эвтаназия запрещена во всех штатах США, включая Орегон.
A: Наша позиция нейтральна, и мы не предлагаем никаких интерпретаций или мнений о законе.DWDA был гражданской инициативой, принятой потому, что большинство голосующих жителей штата Орегон считали, что люди, страдающие определенными неизлечимыми заболеваниями, должны иметь законное право ускорить свою смерть. Роль Управления здравоохранения штата Орегон заключается в сборе данных об участии в DWDA и выпуске годового отчета. Эти данные важны для сторон по обе стороны вопроса.
Роль Управления здравоохранения штата Орегон заключается в сборе данных об участии в DWDA и выпуске годового отчета. Эти данные важны для сторон по обе стороны вопроса.
A: Управление здравоохранения штата Орегон, Центр медицинской статистики рекомендует врачам регистрировать неизлечимую болезнь как причину смерти и помечать способ смерти как «естественный».Это сделано для того, чтобы сбалансировать конфиденциальность пациентов и их семей, обеспечив при этом полную информацию для статистических целей.
Свидетельство о смерти — это юридический документ, который имеет две основные цели: (1) удостоверить факт смерти по юридическим вопросам (например, при разделе имущества) и (2) задокументировать причины смерти для статистики общественного здравоохранения. Чтобы обеспечить наличие точных и полных данных о пациентах, принимавших лекарства, Управление здравоохранения штата Орегон регулярно сопоставляет имена лиц, которым выписан рецепт DWDA, со свидетельствами о смерти. Затем лечащий врач должен заполнить форму последующего наблюдения с информацией о том, была ли смерть вызвана приемом лекарств или основным заболеванием.
Затем лечащий врач должен заполнить форму последующего наблюдения с информацией о том, была ли смерть вызвана приемом лекарств или основным заболеванием.
A: На странице устава и на странице административных правил.
A: На нашей странице форм.
Люди, которые используют законы Орегона и Вашингтона о достойной смерти, в течение многих лет использовали большую дозу снотворного, чтобы покончить с собой.Но это лекарство резко подорожало за последний год. Рэйчел Макдональд из KLCC имеет личную точку зрения члена семьи, решившего покончить с собой.
Моя 98-летняя двоюродная бабушка Лилиан в прошлом месяце воспользовалась помощью Вашингтона в умирающем законе. После долгой и активной жизни у нее развилась застойная сердечная недостаточность и другие осложнения, вызывавшие сильную боль и дискомфорт.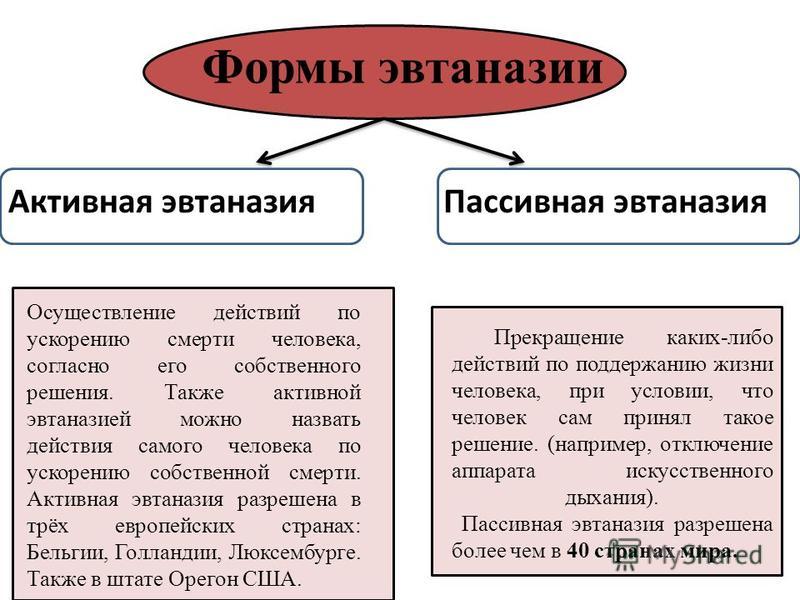 Ее сын, Лайл Руденси, находится в Сиэтле.
Ее сын, Лайл Руденси, находится в Сиэтле.
Руденси: «Думаю, физически ей было очень некомфортно.Ей было больно от попытки встать, чтобы пойти в ванную. Были острые режущие боли».
Лайл говорит, что Лилиан чувствовала, что ей слишком больно, чтобы продолжать. Она попросила двух врачей засвидетельствовать тот факт, что ей осталось жить 6 месяцев или меньше и что она решила умереть по собственной воле.
Это требуется в соответствии с законами штата Вашингтон и Орегона о достойной смерти.
Но, во-вторых, лекарство, которое обычно назначают при смерти, стоит до 3500 долларов за смертельную дозу. Лилиан была потрясена.
Руденси: «Сначала ее очень возмутил такой ценник».
Лайл говорит, что страховка Лилиан не покрывала лекарства. Она решила заплатить полную цену. Лилиан умерла в пятницу, 25 марта, в окружении семьи. Добровольцы из End of Life Washington были там, чтобы ввести препарат. Лайл говорит, что Лилиан потребовалось несколько минут, чтобы уснуть. Она прошла тихо около 45 минут спустя.
Руденси: «Это было правильно. В каком-то смысле мне было нелегко, это какое-то странное чувство помогать моей маме умирать, но в то же время это было явно то, чего она хотела.Она была явно несчастна. На самом деле не было ничего, что можно было бы сделать, кроме какой-то серьезной процедуры, которую она не хотела».
Вашингтонский закон о достойной смерти был создан по образцу Орегона — первого штата в стране, легализовавшего помощь при смерти. Джордж Эйми — президент национального центра «Смерть с достоинством» в Портленде. Эйми помог принять закон штата Орегон в 1998 году.
Эйми: «Я очень увлечен этим. Я считаю, что люди имеют право. Что есть много, много людей, которым грозит неминуемая смерть, которые хотят этого как вариант.
Эйми был разочарован, когда узнал, что фармацевтическая компания Valeant подняла цену на секонал. Он говорит, что он существует уже несколько десятилетий и больше не находится под патентом или в разработке.
Эйми: «Когда люди сталкиваются со смертью, единственное, о чем они не должны беспокоиться, если они рассматривают это как вариант, — это непомерная цена, которую они должны заплатить».
Valeant в настоящее время находится под следствием Сената по обвинению в завышении цен.
Эйми говорит, что есть альтернативные лекарства.Одна из них — смесь, разработанная вашингтонскими врачами, стоит около 500 долларов. Говорит, глотать неприятнее, чем секонал.
Закон Калифорнии о помощи в умирании вступит в силу в июне, поэтому все больше людей будут добиваться легального прекращения жизни. В Орегоне около трети людей, которым выписывают рецепт на эвтаназию с помощью врача, на самом деле им не пользуются. Тем не менее, по словам Эйми, возможность выбора имеет паллиативный эффект для людей, страдающих от неизлечимой болезни.
Эйми: «Им утешает знание того, что в худшем случае это доступно им.
Мой двоюродный брат Лайл говорит, что рад, что у его 98-летней мамы был выбор.
Руденси: «Она смогла взять под контроль свою смерть. И что она смогла попрощаться с нами, и мы могли попрощаться с ней. Это было правильно. На тот момент это казалось нашим единственным вариантом, и я был рад, что он у нее был».
Вот видео Лилиан и Лайла, играющих в пинг-понг пару лет назад:
Compassion and Choices of Oregon
Physicians for Compassionate Care выступает против законов об оказании помощи при смерти и закона штата Орегон о достойной смерти.
Valeant Pharmaceuticals была в центре внимания Конгресса, расследовавшего высокие цены на лекарства. . Майкл Нэгл/Блумберг через Getty Images скрыть заголовок
переключить заголовок Майкл Нэгл/Блумберг через Getty Images Valeant Pharmaceuticals была в центре внимания конгресса, проводившего расследование высоких цен на лекарства. .
.
Когда в июне этого года в Калифорнии вступит в силу закон о помощи умирающим, неизлечимо больным пациентам, решившим покончить с собой, может быть выставлен огромный счет за смертельное лекарство. Он продается по цене более 3000 долларов.
Valeant Pharmaceuticals, компания, которая производит лекарство, наиболее часто используемое при самоубийстве с помощью врача, удвоила цену на лекарство в прошлом году, через месяц после того, как законодатели Калифорнии предложили легализовать эту практику.
«Это просто жадность фармацевтической компании», — сказал Дэвид Грубе, семейный врач из Орегона, где смерть при помощи врача разрешена законом уже 20 лет.
Препарат Секонал, или секобарбитал, его родовое название. Первоначально разработанный в 1930-х годах как снотворное, он потерял популярность, когда люди умерли от слишком большого количества или от приема в сочетании с алкоголем. Но когда он предназначен в качестве смертельного лекарства для ускорения смерти человека, страдающего неизлечимой болезнью, Секонал является препаратом выбора.
Но когда он предназначен в качестве смертельного лекарства для ускорения смерти человека, страдающего неизлечимой болезнью, Секонал является препаратом выбора.
«Это работает очень быстро и очень мягко», — говорит Грубе. «Люди засыпают без осложнений. Это очень мягкий уход».
В 2009 году Грубе вспоминает, что цена смертельной дозы Секонала — 100 капсул — была меньше 200 долларов. Согласно базам данных цен на лекарства Medi-Span и First Databank, в течение следующих шести лет он подскочил до 1500 долларов. Затем Valeant купила Seconal в феврале прошлого года и сразу же удвоила цену до 3000 долларов.
Большинство фармацевтических компаний оправдывают такие скачки, указывая на высокие затраты на исследования.Но Грубе говорит, что это не относится к Seconal. Он существует уже 80 лет.
«Это не сложно сделать, никаких исследований и разработок нет», — говорит он. «Это для меня бессовестно».
Valeant купила несколько других препаратов одновременно с Seconal, подняв цены на некоторые из них на 500 процентов. Это вызвало расследование Конгресса в отношении его практики ценообразования. (Генеральный директор ушел в отставку в понедельник из-за разногласий по бухгалтерскому учету).
Это вызвало расследование Конгресса в отношении его практики ценообразования. (Генеральный директор ушел в отставку в понедельник из-за разногласий по бухгалтерскому учету).
«Valeant устанавливает цены на лекарства на основе ряда факторов», — говорится в заявлении компании, включая стоимость разработки или приобретения препарата, доступность дженериков и преимущества препарата по сравнению с дорогостоящими альтернативными методами лечения. «Когда это возможно, мы предлагаем программы помощи пациентам, чтобы смягчить последствия корректировки цен и сделать расходы наличными доступными для пациентов».
Наиболее вероятным объяснением повышения цен на Seconal является отсутствие дженериков, говорит Мик Коласса, партнер-основатель Medical Marketing Economics, фирмы, которая консультирует фармацевтические компании по вопросам ценообразования и маркетинга своих лекарств.
Seconal прекратил действие патента в начале 1990-х годов. Какое-то время существовали дженерики, но потом спрос упал, и производители отказались от них.
«Значит, это означало, что когда нынешняя компания купила его, у них не было конкурентов по производству дженериков просто потому, что рынок стал настолько маленьким, что он ушел», — сказал Коласса. «Поэтому в подобных ситуациях компания может приобрести его и поднять цену».
Коласса говорит, что также возможно, что спрос даже на фирменное лекарство настолько низок, что трудно окупить затраты на его производство и продажу.
«Вот компания, которая сказала, что мы можем поднять цену, оставить ее на рынке и заработать на этом немного денег», — сказал он. «Или мы можем уйти, и продукт исчезнет».
Каким бы ни было объяснение, больные раком, такие как Элизабет Валлнер, видят, что фармацевтическая компания пользуется этим. У нее есть одно слово, чтобы описать руководителя фармацевтической компании, решившего удвоить цену на секонал: «Отморозок».
Уоллнер, проживающий в Сакраменто, штат Калифорния, пять лет назад был диагностирован рак толстой кишки четвертой стадии. Он распространился на ее печень и легкие. Она всегда думала, что если ее страдания станут слишком невыносимыми, она подумает о том, чтобы покончить с собой. Но она никогда не думала о цене смертельного наркотика.
Он распространился на ее печень и легкие. Она всегда думала, что если ее страдания станут слишком невыносимыми, она подумает о том, чтобы покончить с собой. Но она никогда не думала о цене смертельного наркотика.
«Ты заработаешь на моей смерти», сказала она.
Больше всего она беспокоится о своем сыне.
«В этот момент вы буквально забираете деньги у детей, — сказал Вальнер, которому 52 года. — Все, что у меня есть, если я завтра умру, все, что у меня есть, останется моему сыну, который быть 20 лет и почти на 100 процентов самостоятельно.
В соответствии с законом штата Калифорния о помощи при смерти медицинские страховые компании не имеют права покрывать расходы на практику.
Но для пациентов, которые не застрахованы, есть более дешевая альтернатива: трехкомпонентный коктейль, который можно смешать в аптеке по рецептуре примерно за 400 долларов. обычно не назначают его из-за хлопот, через которые должны пройти некоторые пациенты, чтобы получить его. Seconal, с другой стороны, представляет собой готовую таблетку, обычно доступную в большинстве розничных аптек.
Seconal, с другой стороны, представляет собой готовую таблетку, обычно доступную в большинстве розничных аптек.
Он говорит, что группы защиты интересов, такие как Compassion & Choices, работают над кампаниями, направленными на снижение стоимости лекарств и информирование врачей и пациентов о законе.
«Я мечтаю, чтобы любой калифорнийец, выбравший помощь в умирании, имел немного бремени или барьеров, через которые можно было бы перепрыгнуть», — сказал Грубе.
Кэти Орр внесла репортаж из Сакраменто. Эта история была впервые опубликована в блоге KQED State of Health.
Цель: изучить опыт людей с «неизлечимой болезнью», сосредоточив внимание на точке зрения пациентов на эвтаназию и эвтаназию. Метод: качественное исследование с использованием описательных интервью было проведено по всей Великобритании. Были изучены мнения 18 человек, которые обсуждали эвтаназию и помощь в самоубийстве. Они были взяты из выборки с максимальной вариацией, которые сказали, что у них «неизлечимая» болезнь, злокачественная или незлокачественная.Результаты. Большинство людей решительно восприняли необходимость изменения британского законодательства, чтобы разрешить самоубийство с помощью или добровольную эвтаназию. Те, кто видел, как умирают другие, были особенно убеждены в том, что это должно быть их право. У некоторых было несколько причин, включая боль и ожидаемую боль, страх унижения, потерю контроля и когнитивные нарушения. У тех, кто не хотел быть обузой, были и другие причины желать эвтаназии. О самоубийстве думали немногие, которые предпочли бы изменение закона, позволяющее им покончить с собой с медицинской помощью и в компании семьи или друзей.Те немногие, кто выступал против изменений в законодательстве Великобритании или чувствовал двойственное отношение, сосредоточились на недобровольной эвтаназии, ссылались на религиозные причины или опасались, что новое законодательство может стать поводом для злоупотреблений.
Они были взяты из выборки с максимальной вариацией, которые сказали, что у них «неизлечимая» болезнь, злокачественная или незлокачественная.Результаты. Большинство людей решительно восприняли необходимость изменения британского законодательства, чтобы разрешить самоубийство с помощью или добровольную эвтаназию. Те, кто видел, как умирают другие, были особенно убеждены в том, что это должно быть их право. У некоторых было несколько причин, включая боль и ожидаемую боль, страх унижения, потерю контроля и когнитивные нарушения. У тех, кто не хотел быть обузой, были и другие причины желать эвтаназии. О самоубийстве думали немногие, которые предпочли бы изменение закона, позволяющее им покончить с собой с медицинской помощью и в компании семьи или друзей.Те немногие, кто выступал против изменений в законодательстве Великобритании или чувствовал двойственное отношение, сосредоточились на недобровольной эвтаназии, ссылались на религиозные причины или опасались, что новое законодательство может стать поводом для злоупотреблений. Вывод: Качественное исследование людей, которые знают, что они близки к смерти, является важным дополнением к международным дебатам об эвтаназии и эвтаназии. Те, кто видел, как умирают другие, были особенно убеждены в том, что закон должен быть изменен, чтобы разрешить эвтаназию.
Вывод: Качественное исследование людей, которые знают, что они близки к смерти, является важным дополнением к международным дебатам об эвтаназии и эвтаназии. Те, кто видел, как умирают другие, были особенно убеждены в том, что закон должен быть изменен, чтобы разрешить эвтаназию.
Journal of Medical Ethics — ведущий международный журнал, отражающий всю область медицинской этики.Журнал стремится содействовать этическим размышлениям и поведению в научных исследованиях и медицинской практике. В нем представлены оригинальные полные статьи об этических аспектах здравоохранения, а также краткие отчеты, ответы, редакционные статьи и другие соответствующие материалы. Для обеспечения международной актуальности JME имеет редакционный совет со всего мира.
Информация об издателе Видение – Быть ведущим и пользующимся наибольшим доверием поставщиком информации и услуг, которые действительно изменят клиническую практику и улучшат результаты для пациентов.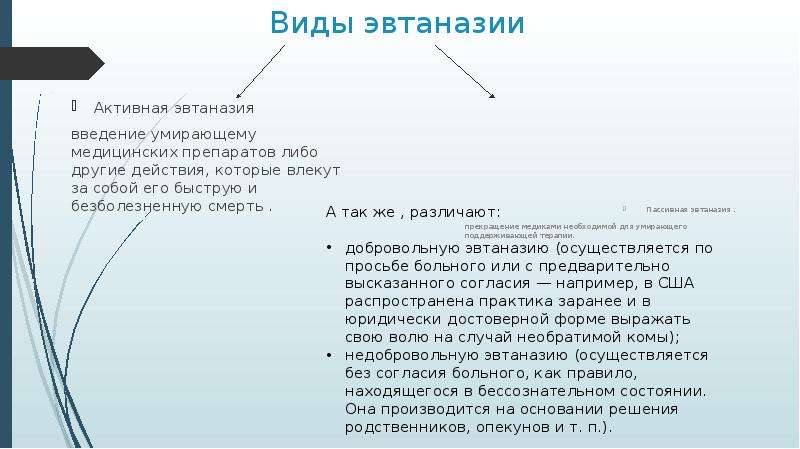 Миссия — возглавить дискуссию о здравоохранении и предоставить инновационные, полезные знания, основанные на фактических данных, передовой опыт и обучение врачам, другим специалистам в области здравоохранения, исследователям и пациентам, когда и где они в этом нуждаются.
Мы издаем ряд журналов по основным специальностям и растущее число онлайн-продуктов для врачей и пациентов. Непрерывное развитие продукции гарантирует, что наши продукты и услуги будут иметь постоянное значение для медицинской профессии.
BMJ Publishing Group Ltd (BMJPG) является инновационным издательским подразделением Британской медицинской ассоциации (BMA) и одним из мировых лидеров в области медицинских публикаций.Группа BMJ дополняет деятельность BMA.
Миссия — возглавить дискуссию о здравоохранении и предоставить инновационные, полезные знания, основанные на фактических данных, передовой опыт и обучение врачам, другим специалистам в области здравоохранения, исследователям и пациентам, когда и где они в этом нуждаются.
Мы издаем ряд журналов по основным специальностям и растущее число онлайн-продуктов для врачей и пациентов. Непрерывное развитие продукции гарантирует, что наши продукты и услуги будут иметь постоянное значение для медицинской профессии.
BMJ Publishing Group Ltd (BMJPG) является инновационным издательским подразделением Британской медицинской ассоциации (BMA) и одним из мировых лидеров в области медицинских публикаций.Группа BMJ дополняет деятельность BMA.
Религиозные люди не утверждают, что мы не можем убить себя или заставить других сделать это. Они знают, что мы можем это сделать, потому что Бог дал нам свободную волю. Их аргумент состоит в том, что для нас было бы неправильно поступать так.
Их аргумент состоит в том, что для нас было бы неправильно поступать так.
Они верят, что каждый человек является творением Бога, и это накладывает на нас определенные ограничения.Наша жизнь — это не только наша жизнь, которую мы можем делать по своему усмотрению.
Убить себя или заставить кого-то другого сделать это за нас — значит отрицать Бога и отрицать права Бога на нашу жизнь и Его право выбирать продолжительность нашей жизни и то, как она заканчивается.
Религиозные люди иногда выступают против эвтаназии, потому что видят в страданиях положительную ценность.
Большинство религий говорят примерно так:
Христианство учит, что страдание может иметь место в Божьем плане, поскольку оно позволяет страдальцу разделить агонию Христа и Его искупительную жертву.Они верят, что Христос будет присутствовать, чтобы разделить страдания верующего.
Папа Иоанн Павел II писал, что «страдание больше, чем что-либо другое, расчищает путь благодати, преображающей человеческие души».
Однако в то время как церкви признают, что некоторые христиане захотят принять некоторые страдания по этой причине, большинство христиан не столь героичны.
Так что нет ничего плохого в том, чтобы облегчить чьи-то страдания. На самом деле, христиане считают, что это хорошо, если человек не причиняет смерть намеренно.
Некоторые люди думают, что смерть — это всего лишь одно из испытаний, которое Бог посылает людям, и то, как мы реагируем на это, показывает, что мы за люди и насколько глубока наша вера и доверие к Богу.
Другие, хотя и признают, что любящий Бог не подвергает свои творения таким ужасным испытаниям, говорят, что процесс умирания — это высшая возможность для человека развить свою душу.
Когда люди умирают, они могут больше, чем когда-либо в своей жизни, сосредоточиться на важных вещах в жизни и отложить в сторону современную «культуру потребления», свое собственное эго и желание контролировать Мир. Сокращение процесса умирания лишило бы их этой возможности.
Сокращение процесса умирания лишило бы их этой возможности.
Некоторые восточные религии верят, что мы проживаем много жизней, и качество каждой жизни определяется тем, как мы прожили свои предыдущие жизни.
Те, кто верят в это, думают, что страдание является частью нравственной силы вселенной, и что, пресекая его, человек препятствует своему продвижению к окончательному освобождению.
Некоторые нерелигиозные люди также считают, что страдания имеют ценность.Они думают, что это дает возможность расти в мудрости, характере и сострадании.
Страдание — это то, что задействует все ресурсы человека и позволяет ему достичь самых высоких и благородных точек того, чем он является на самом деле.
Страдание позволяет человеку быть хорошим примером для других, показывая, как вести себя, когда дела идут плохо.
М. Скотт Пек, автор книги Неизведанная дорога , написал, что за несколько недель в конце жизни при правильном контроле боли человек может научиться
Нелегко дать определение страданию — большинство из нас может решить, когда мы страдаем, но то, что является страданием для одного человека, может не быть страданием для другого.
Также невозможно измерить страдание каким-либо полезным способом, и особенно трудно прийти к какому-либо объективному представлению о том, что представляет собой невыносимое страдание, поскольку каждый человек будет реагировать на одни и те же физические и психические состояния по-разному.
Паллиативная помощь — это физическая, эмоциональная и духовная помощь умирающему, когда излечение невозможно. Это включает в себя сострадание и поддержку для семьи и друзей.
Компетентной паллиативной помощи вполне может быть достаточно, чтобы у человека не возникало желания задуматься об эвтаназии.
Ключом к успешной паллиативной помощи является отношение к пациенту как к личности, а не как к набору симптомов или медицинских проблем.
Всемирная организация здравоохранения утверждает, что паллиативная помощь утверждает жизнь и считает смерть нормальным процессом; оно не ускоряет и не отдаляет смерть; избавляет от боли и страданий; он объединяет психологические и духовные аспекты пациента.
Семья и друзья пациента тоже нуждаются в уходе. Паллиативная помощь направлена на улучшение качества жизни как семьи, так и пациента.
Эффективная паллиативная помощь дает пациенту и его близким возможность качественно провести время вместе, максимально избавившись от страданий. Они могут (если захотят) использовать это время, чтобы довести до конца любое незавершенное дело в своей жизни и попрощаться в последний раз.
Паллиативная помощь должна быть направлена на то, чтобы облегчить и сделать посещение умирающего более привлекательным для семьи и друзей. Опрос (США, 2001 г.) показал, что неизлечимо больные пациенты на самом деле проводят большую часть своего времени в одиночестве, и их редко посещает медицинский персонал или члены семьи.
Духовная забота может быть важна даже для нерелигиозных людей. Духовную заботу следует понимать в очень широком смысле, поскольку больные и семьи, столкнувшиеся со смертью, часто хотят по-своему искать смысл своей жизни.
Хорошая паллиативная помощь – альтернатива эвтаназии. Если бы он был доступен каждому пациенту, это, безусловно, уменьшило бы желание смерти, которая наступит раньше.
Но оказание паллиативной помощи может быть очень тяжелой работой, как физически, так и психологически. Прервать жизнь пациента инъекцией быстрее, проще и дешевле. Это может оттолкнуть людей от паллиативной помощи.
Некоторые опасаются, что введение эвтаназии снизит доступность паллиативной помощи в обществе, потому что системы здравоохранения захотят выбирать наиболее экономически эффективные способы обращения с умирающими пациентами.
Лица, принимающие решения в области медицины, уже сталкиваются с трудными моральными дилеммами, выбирая между конкурирующими потребностями в своих ограниченных средствах. Таким образом, облегчение эвтаназии может усугубить скользкую дорожку, подтолкнув к эвтаназии людей, которые иначе не выбрали бы ее.
Паллиативная помощь не всегда будет адекватным решением:

Это еще один из тех аргументов, говорящих о том, что эвтаназию нельзя допускать, потому что ею будут злоупотреблять.
Существует опасение, что если эвтаназия будет разрешена, уязвимые люди будут вынуждены покончить с собой. Было бы трудно и, возможно, невозможно остановить людей, использующих убеждение или принуждение, чтобы заставить людей просить об эвтаназии, когда они на самом деле этого не хотят.
Больные и зависимые люди часто могут чувствовать себя бесполезными и неоправданным бременем для тех, кто любит их и заботится о них.На самом деле они могут быть бременем, но те, кто любит их, могут быть счастливы нести это бремя.
Тем не менее, если эвтаназия доступна, больной человек может заставить себя попросить об эвтаназии.
Семья или другие лица, связанные с больным, могут рассматривать его как бремя, которое они не хотят нести, и могут оказывать давление (которое может быть очень тонким) на больного человека, чтобы он попросил об эвтаназии.
Увеличение числа примеров жестокого обращения с пожилыми людьми или пренебрежения их семьями делает этот вопрос важным для рассмотрения.
Последние несколько месяцев жизни пациента часто являются самыми дорогими с точки зрения медицинского и другого ухода. Сокращение этого периода с помощью эвтаназии можно рассматривать как способ уменьшить нагрузку на скудные медицинские ресурсы или семейные финансы.
Стоит отметить, что стоимость летального лекарства, необходимого для эвтаназии, составляет менее 50 фунтов стерлингов, что намного дешевле, чем продолжение лечения многих заболеваний.
Некоторые люди утверждают, что отказ пациентов от лекарств из-за их дороговизны является формой эвтаназии, и хотя в настоящее время это вызывает общественный гнев, легальная эвтаназия обеспечивает менее очевидное решение проблемы расходов на лекарства.
Если бы в службах здравоохранения существовал «эйджизм» и отказывали в определенных видах помощи лицам старше определенного возраста, эвтаназию можно было бы рассматривать как логическое продолжение этой практики.